Epilessia
Epilessia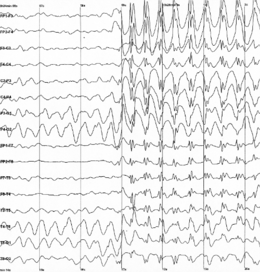 Elettroencefalogramma caratteristico delle crisi epilettiche.
Elettroencefalogramma caratteristico delle crisi epilettiche.
| Specialità | Neurologia ed epilettologia |
|---|
| CISP - 2 | N88 |
|---|---|
| ICD - 10 | G40 - G41 |
| CIM - 9 | 345 |
| MalattieDB | 4366 |
| MedlinePlus | 000694 |
| eMedicina | 1184846 |
| eMedicina | neuro / 415 |
| Maglia | D004827 |
| cause | Asfissia neonatale ( a ) |
| Farmaco | Acetazolamide , primidone , zonisamide ( a ) , diazepam , fosfenitoina ( a ) , carbamazepina , retigabine , clonazepam , perampanel ( a ) , etosuccimide , felbamato ( a ) , oxcarbazepina , clobazam , gabapentin , lamotrigina , lacosamide , Brivaracetam ( a ) , vigabatrina , topiramato , fenitoina , levetiracetam , fenobarbital , pregabalin , Brivaracetam ( en ) , carbamazepina , pheneturide ( en ) , topiramato , methsuximide ( en ) , metilfenobarbital ( en ) , vigabatrin , ethotoin ( it ) e felbamato ( en ) |
L' epilessia , chiamata anche male epilettico , è una malattia neurologica che colpisce oltre 50 milioni di persone in tutto il mondo. Viene definita come una famiglia di malattie il cui punto comune è una predisposizione cerebrale a generare "convulsioni" epilettiche dette "non provocate", cioè spontanee, non spiegate da un fattore causale immediato.
Una crisi epilettica è caratterizzata da una compromissione funzionale transitoria all'interno di una popolazione di neuroni , dovuta a una "scarica" epilettica:
- o limitato a una regione del cervello (la cosiddetta crisi “parziale”);
- o che coinvolga entrambi gli emisferi cerebrali contemporaneamente (c.d. crisi "generalizzata").
L'epilessia di solito inizia durante l'infanzia o l'adolescenza, o dopo i 65 anni, più raramente dopo i 30 anni. Negli anziani, l'aumento delle malattie cardiache e dell'ictus aumenta il rischio. Un terzo dei pazienti soffre di epilessia refrattaria e presenta convulsioni nonostante l'uso di antiepilettici.
Un fattore predisponente può essere genetico, lesionale (lesione cerebrale presente dalla nascita, malformativa o acquisita durante la vita, come un ictus o le complicanze di un grave trauma cranico ), tossico (alcuni farmaci come il tramadolo abbassa la soglia epilettogena) o il come (ad esempio, un'anomalia dell'elettroencefalogramma può essere considerata predisponente).
Non c'è una sola epilessia, ma molte forme diverse, all'origine delle crisi epilettiche che sono esse stesse molto varie; le più frequenti sono le crisi tonico-cloniche generalizzate note come convulsioni , crisi miocloniche, assenza da epilessia , crisi parziali semplici, crisi parziali complesse.
L'epilessia è caratterizzata da due tratti essenziali:
- il suo carattere è o "generalizzato" (le crisi riguardano immediatamente i due emisferi cerebrali), o "parziale" (le crisi riguardano solo una popolazione limitata di neuroni);
- la sua eziologia (" idiopatica " o " genetica ", e " sintomatica " o " strutturale/metabolica ", rispettivamente secondo la vecchia e la nuova terminologia).
Nelle persone con epilessia, l'insorgenza di un attacco è spesso dovuta a stanchezza insolita, mancanza di sonno o ansia. In una minoranza di casi cosiddetti "fotosensibili", la stimolazione luminosa intermittente (ad esempio, uno strobo o un "lampo luminoso" ) può essere la causa delle crisi.
Etimologia
In greco , la parola epilessia o epilessia significa: "l'atto di afferrare, afferrare qualcosa, attaccare, intercettare, arresto improvviso". Deriva dal greco antico: "ἐπιλαμβάνειν" (epilambanein) che significa "prendere di sorpresa".
Il termine “ mal comiziale ” deriva dal fatto che i comizi romani dovevano essere interrotti quando qualcuno aveva una crisi considerata l'equivalente di cattivi auspici , essendo i romani molto superstiziosi.
cause
Esiste una classificazione internazionale delle epilessie (in) . Le cause dell'epilessia sono molto numerose, tutti possono essere colpiti dall'insorgenza di una crisi epilettica senza “essere epilettici”. Numerose condizioni riducono la resistenza alla lotta contro la diffusione delle scosse elettriche nel cervello. Un calo della soglia epilettogena sarebbe responsabile della crisi epilettica.
Convulsioni occasionali, che si verificano in condizioni specifiche, possono essere causate in particolare da convulsioni febbrili, ipoglicemia , disturbi ionici , ipocalcemia , iponatriemia , alcolismo , intossicazione acuta, astinenza da alcol, sovradosaggio di farmaci ( teofillina ) o sospensione di farmaci antiepilettici ( benzodiazepine ).
Le epilessie sintomatiche possono essere causate da tumore al cervello , ictus , encefalite , trauma cranico e morbo di Alzheimer (questa è una complicanza sconosciuta, ma sia non sistematica che in uno stadio avanzato di questa patologia). Nel caso di trauma cranico, una contusione cerebrale con perdita di coscienza dopo il trauma, senza danno cerebrale dimostrato, raddoppia il rischio di sviluppare l'epilessia. Questo rischio rimane aumentato più di 10 anni dopo l'incidente iniziale.
Altri tipi di epilessia includono l'epilessia criptogenetica (vedi sindromi epilettiche sopra) per la quale esiste una causa organica sospetta, ma che non può essere dimostrata, l'epilessia idiopatica (nessuna causa nota o sospetta), la corea di Huntington (che si verifica soprattutto nei casi giovani) e l'epilessia in il contesto della sindrome del cromosoma ad anello 20 .
Esistono forme familiari di epilessia che suggeriscono una causa genetica, ma che non è facile da studiare: una crisi epilettica in un individuo può verificarsi per molteplici ragioni, e non tutte le convulsioni sono dovute a una malattia epilettica, ma al superamento della soglia epilettogena; le malattie epilettiche sono solo affezioni che hanno come corollario la caduta di questa soglia ad un livello anormalmente basso. Questa soglia viene facilmente varcata durante le piccole provocazioni incontrate nella vita di tutti i giorni ( digiuno , alcol, stanchezza, droghe forti, ecc.).
Sembra che le malattie autoimmuni siano un fattore predisponente per l'epilessia.
L'esposizione prenatale all'alcol sembra aumentare il rischio di epilessia.
Le convulsioni febbrili in pediatria possono anche portare allo sviluppo dell'epilessia, ma questa causa è piuttosto rara. Infatti, circa 1 bambino su 40 svilupperà l'epilessia a seguito di episodi di convulsioni febbrili in pediatria.
Diagnostico
segni e sintomi
L'epilessia è un sintomo neurologico causato da una disfunzione temporanea del cervello; alcuni lo dicono "cortocircuiti". Durante un attacco, i neuroni (cellule nervose nel cervello) producono improvvisamente una scarica elettrica anormale in alcune aree del cervello.
Sebbene l'epilessia colpisca un gran numero di persone altrimenti sane, la prevalenza di questo disturbo è comune nelle persone con ritardo mentale. Al contrario, il 30% dei bambini con epilessia presenta anche un ritardo dello sviluppo. Nei bambini, le lesioni cerebrali dopo la nascita sono associate a un'alta prevalenza di epilessia (75%).
Chiunque può avere un primo attacco epilettico, ma nella metà dei casi non ce ne sarà mai un altro. Un singolo attacco non è un segno di essere epilettico (fino al 10% della popolazione mondiale ne ha uno durante la vita). La malattia è definita dal verificarsi di almeno due crisi spontanee. In effetti, le crisi devono essere ripetute perché si tratti di epilessia. Quindi, avere avuto un solo attacco nella tua vita non significa che tu abbia l'epilessia.
Nei bambiniNei bambini, l'epilessia scompare nell'adolescenza in sei casi su dieci, quando i circuiti neurali hanno finito di svilupparsi. In altri due casi su dieci, i farmaci possono essere sospesi dopo diversi anni di trattamento senza convulsioni.
Il Valium e il fenobarbital si fermano alle prime crisi del bambino, ma possono aggravarsi dopo diversi trattamenti. Questi farmaci infatti rafforzano l'azione del GABA , mediatore dell'inibizione cerebrale, che normalmente permette agli ioni cloruro (negativi) di entrare nel neurone, legandosi al suo recettore GABAR (molecola – canale). Tuttavia, è stato dimostrato nei ratti da laboratorio che il GABA - dopo diverse crisi epilettiche - è responsabile di un accumulo eccessivo di ioni cloruro nei neuroni. Il GABA quindi provoca un'eccessiva produzione di ioni cloruro (uscita potenziata dal fenobarbital ). Inoltre, con l'avanzare delle crisi, il trasportatore KCC2 - che espelle gli ioni cloruro - funziona meno bene, mentre NKCC1 - un altro cotrasportatore che espelle gli ioni cloruro - continua a funzionare. Un diuretico precoce prescritto con fenobarbital , rallentando l'attività di NKCC1, ridurrebbe il rischio di crisi.
Crisi generalizzateLa crisi tonico-clonica, o " grande male ", rappresenta la forma più spettacolare di crisi epilettica. Il paziente perde improvvisamente conoscenza e il suo corpo presenta manifestazioni che si evolvono in tre fasi: fase tonica, che provoca irrigidimento, contrazione di tutti i muscoli degli arti, del tronco e del viso compresi i muscoli oculomotori e masticatori ; fase clonica che provoca convulsioni, contrazioni disordinate degli stessi muscoli e recupero, fase stertorosa ( perdita di coscienza che dura da pochi minuti ad alcune ore), caratterizzata da respiro rumoroso dovuto a congestione bronchiale. Questa fase è una fase di intenso rilassamento durante la quale è possibile ma non sistematica la perdita di urina . Il ritorno alla coscienza è graduale, spesso c'è confusione post-critica e assenza di memoria della crisi.
Assenza
| Specialità | Neurologia ed epilettologia |
|---|
| CISP - 2 | N88 |
|---|---|
| ICD - 10 | G40.3 , G41.1 |
| MalattieDB | 4366 |
| MedlinePlus | 000694 |
| eMedicina | 1184846 |
| Maglia | D004827 |
| cause | Asfissia neonatale ( a ) |
| Farmaco | Acetazolamide , primidone , zonisamide ( a ) , diazepam , fosfenitoina ( a ) , carbamazepina , retigabine , clonazepam , perampanel ( a ) , etosuccimide , felbamato ( a ) , oxcarbazepina , clobazam , gabapentin , lamotrigina , lacosamide , Brivaracetam ( a ) , vigabatrina , topiramato , fenitoina , levetiracetam , fenobarbital , pregabalin , Brivaracetam ( en ) , carbamazepina , pheneturide ( en ) , topiramato , methsuximide ( en ) , metilfenobarbital ( en ) , vigabatrin , ethotoin ( it ) e felbamato ( en ) |
Le assenze sono una forma frequente di epilessia e riguardano quasi esclusivamente i bambini (fino alla pubertà ). Si manifestano con un'improvvisa perdita di contatto con lo sguardo vitreo, reattività agli stimoli , fenomeni clonici (sbattere le palpebre , spasmi del viso, masticazione), talvolta tonici (irrigidimento del tronco) o vegetativi (perdita di urina, ipersalivazione ) . Nelle assenze tipiche, la perdita di coscienza e il ritorno alla coscienza sono improvvisi, l'assenza dura pochi secondi. Le cadute a terra sono rare. In alcuni casi, l'assenza non è né preceduta da sintomi premonitori, né seguita da una sensazione particolare. Inoltre, senza una testimonianza esterna, la persona epilettica a volte non ha modo di sapere di aver avuto un attacco. Sono contemporanei ad una caratteristica attività EEG : onde di picco di 3Hz, bilaterali, simmetriche e sincrone.
Le assenze possono essere ripetute da dieci a cento volte al giorno in assenza di trattamento.
Il mioclono , anch'esso una causa, si manifesta con contrazioni improvvise, ritmiche, intense, bilaterali o unilaterali e sincrone, su braccia o gambe , senza perdita di coscienza ma provocando cadute a terra.
Tuttavia, la diagnosi non è sempre ovvia. Così una sincope di origine cardiaca può manifestarsi, oltre alla perdita di coscienza, per movimenti clonici. Il cardiofrequenzimetro impiantabile può così correggere una serie di diagnosi errate di epilessia che vengono "curate" dal posizionamento di un pacemaker .
Convulsioni parzialiLa sintomatologia è estremamente polimorfa (possono essere molti sintomi): il focus epilettico è circoscritto ad un'area limitata del cervello, e provoca segni clinici correlati all'area interessata. I segni possono essere uno dei seguenti:
- di allucinazioni sensoriali (visive, uditive, gustative, vertiginose)
- movimenti anormali (crisi tonico-clonica focale) o paralisi dei muscoli di un arto, della testa, della voce, ecc.
- disturbi della sensibilità (intorpidimento, parestesia )
- disturbi di aspetto psichiatrico come dismnesia ( flashback o ecmnesia ), allucinazioni psicotiche, metamorfopsia (sensazione di distorsione degli oggetti) e ansie fobiche
- disturbi del linguaggio lato espressivo e/o lato ricettivo: alterazioni della frequenza del parlato, perdita di intelligibilità, disturbo della comprensione, ecc.
- disturbi del sistema nervoso vegetativo :
- tachicardia , ipotensione , vomito , diarrea , dispepsia (indigestione), ipersalivazione, gastralgia , reflusso gastroesofageo .
Le crisi parziali semplici non sono accompagnate da disturbi della coscienza, a differenza delle crisi parziali complesse. In alcuni casi, le crisi parziali possono diventare generalizzate (tonico-cloniche) in un secondo momento per estensione a tutto il cervello della crisi epilettica.
Sindromi epilettiche
Sono state individuate numerose sindromi epilettiche, caratterizzate da background clinico, sintomi epilettici e risultati dell'elettroencefalogramma .
- Sindrome di West : una condizione grave che colpisce i bambini prima dell'anno di età. Caratterizzato da spasmi, disturbi psicomotori con scarso sviluppo intellettuale e un elettroencefalogramma che mostra una tipica ipsaritmia . Il bambino avrà gravi sequele neurologiche, con una bassa percentuale di eccezioni.
- Sindrome di Lennox-Gastaut : grave condizione che colpisce i bambini dai due ai sei anni. Si diagnosticano crisi toniche generalizzate o assenze plurigiornaliere, disturbi intellettivi. Tipico è anche l'elettroencefalogramma tra due crisi. Il bambino di solito avrà sequele neurologiche più o meno gravi. Tuttavia, rari casi possono progredire senza sequele.
- La sindrome di Dravet , a lungo indicata come "epilessia mioclonica grave nell'infanzia" o NMSD, comporta convulsioni sensibili alla febbre che possono essere generalizzate o parziali. Spesso inizia tra i 4 e gli 8 mesi in un bambino senza anamnesi o ritardo preesistente, ma può iniziare più tardi e non mostrerà un ritardo fino al corso del secondo anno. L'epilessia inizia con crisi convulsive, unilaterali o generalizzate, spontanee o provocate dalla febbre, o anche da un vaccino; l'evoluzione è diversa a seconda dei casi ma spesso caratterizzata da un'instabilità del comportamento, delle capacità motorie, e un ritardo del linguaggio. (fonte epilessia Francia)
- Sindrome FIRES (sindrome da epilessia febbrile correlata all'infezione): una forma di epilessia che colpisce i bambini tra i tre ei quindici anni di età.
- Epilessia di assenza del bambino
- Epilessia mioclonica giovanile : malattia che compare nell'adolescenza costituita da crisi miocloniche, con un elettroencefalogramma anomalo. Sviluppo favorevole. È caratterizzato da spasmi muscolari incontrollati i cui segnali elettrici al cervello durano (di solito) pochi millesimi di secondo. Durante una crisi della durata di pochi minuti, compaiono alcune perdite sensoriali, tra cui l'incapacità di trovare parole per esprimere il pensiero, nonché l'assenza di sensi spazio-temporali. Ad oggi nessun farmaco può fermare formalmente una crisi epilettica mioclonica (giovanile e non), ma alcuni trattamenti consentono ormai di attenuare le crisi con il passare degli anni.
- Epilessia frontale con crisi notturne
- Convulsioni febbrili nei bambini: queste convulsioni sono generalizzate (tonico-cloniche) e compaiono nei bambini, tra i sei mesi ei cinque anni, durante l' ipertermia , qualunque ne sia l'origine - fatta eccezione per la meningite che è la causa diretta delle convulsioni. Questi bambini hanno una maggiore sensibilità rispetto agli altri bambini ad avere convulsioni in un contesto febbrile (durante la febbre). Questa condizione scompare con l'età. L'elettroencefalogramma è quasi normale tra un attacco e l'altro.
Dati clinici
Sono le prime informazioni raccolte quando un paziente si presenta per una diagnosi della sua epilessia. Riuniscono i risultati di una serie di test e domande che consentono di fornire rapidamente indicazioni sul tipo di epilessia o quanto meno di favorire alcuni ambiti di ricerca sulle cause della malattia. Vengono diagnosticate quattro categorie:
- la storia della malattia del paziente: il neurologo cerca, interrogando il paziente e la sua famiglia, di determinare le possibili origini della malattia: età di insorgenza dei primi sintomi, cadute, trauma cranico, storia familiare, ecc. ;
- la semiologia di una crisi tipica: il paziente e il suo entourage tentano di descrivere il decorso delle crisi (spasmi, assenze, cadute, rigidità, convulsioni, ecc.). Potrebbe essere necessario specificare questa semiologia durante il ricovero con video EEG (EEG combinato e registrazioni video). Il modo in cui si sviluppano le crisi rende possibile in molti casi specificare la posizione del focus epilettogeno;
- esame neurologico: consiste in una batteria di test che servono a determinare eventuali deficit delle funzioni neurologiche del paziente. Le funzioni testate sono principalmente funzioni motorie e sensoriali;
- esame neuropsicologico: complementare all'esame neurologico, consiste in un esame delle funzioni superiori mediante test standardizzati selezionati in base alla loro rilevanza (linguaggio, capacità visive e spaziali, funzioni esecutive e principalmente memoria). Deficit di una o più di queste funzioni consentono di ipotizzare la lateralizzazione emisferica della zona epilettogena.
Dati anatomici e funzionali
I dati anatomici consentono di evidenziare l'esistenza o meno di strutture cerebrali danneggiate e quindi di conoscere la sede della lesione suscettibile di generare crisi epilettiche. Questi dati vengono registrati utilizzando diverse modalità di imaging cerebrale come immagini radiologiche, scanner o persino risonanza magnetica ( MRI ). Inoltre, grazie ai progressi compiuti negli ultimi anni nel campo dell'imaging cerebrale, è ora possibile registrare le aree di funzionamento di alcune parti del cervello mediante fMRI .
TAC o scansione cerebrale brainLa tomografia computerizzata (TC) si basa sul principio dell'acquisizione incrementale: si ottengono più tagli successivi a diversi livelli anatomici. Prima di ogni taglio, il lettino da visita viene spostato di un incremento predefinito. La distanza che separa due fette è quindi esatta per strutture anatomiche immobili ma è fortemente influenzata dai movimenti del paziente.
Le indicazioni per le scansioni TC in epilettologia sono quindi nettamente diminuite dopo il miglioramento e la diffusione dei dispositivi per la risonanza magnetica (MRI). Infatti, la sua sensibilità nel rilevare lesioni associate all'epilessia è piuttosto bassa (dal 15 al 35%) ed è fortemente legata al tipo di epilessia riscontrata, all'età di insorgenza della malattia e ai segni neurologici associati.
Ci sono, tuttavia, circostanze in cui la TC è ancora utile. Innanzitutto nelle epilessie di nuova diagnosi può costituire l'esame di prima linea perché i tempi per ottenerlo sono generalmente molto brevi. È particolarmente interessante prescriverlo in caso di un primo attacco associato a segni neurologici focali, perché consente di escludere una diagnosi di danno cerebrale espansivo nonché danno cerebrale congenito o acquisito. La TC è anche l'unico test di imaging anatomico disponibile quando il paziente ha una controindicazione alla risonanza magnetica .
risonanza magneticaNell'ambito dello studio anatomico del cervello, la risonanza magnetica fornisce immagini più precise rispetto allo scanner, possiamo vedere chiaramente le diverse strutture cerebrali, possiamo distinguere la materia grigia e la materia bianca, possiamo anche vedere con precisione i vasi. In epilettologia, la risonanza magnetica è diventata l'esame di elezione per ricercare una lesione cerebrale vecchia o recente all'origine dell'epilessia perché la sua sensibilità (per il rilevamento di un'anomalia nell'epilessia può raggiungere il 90%) e la sua risoluzione spaziale sono maggiori di quelli di uno scanner. Possiamo anche seguire l'evoluzione di una lesione rieseguendo regolarmente la risonanza magnetica a distanza di alcuni mesi o anni. Un altro vantaggio di questa modalità è che la generazione delle immagini si basa su un principio completamente innocuo per il corpo, a differenza dello scanner che utilizza i raggi X.
Esistono, tuttavia, controindicazioni formali a questo tipo di esame. Infatti, non dovrebbe mai essere eseguito su un paziente portatore di pacemaker, con una protesi nell'orecchio medio o qualsiasi corpo estraneo ferromagnetico all'interno del cranio. La risonanza magnetica può richiedere l'uso di un mezzo di contrasto (sale di gadolinio ) iniettato nel sangue, inoltre è necessario adottare particolari precauzioni in caso di predisposizione allergica.
L'unica difficoltà con la risonanza magnetica è la sua interpretazione perché non esiste una risonanza magnetica veramente normale perché è sempre impreziosita da artefatti più o meno numerosi. Questi devono quindi essere tutti pienamente compresi dal medico che analizza l'immagine e possono essere fonte di errori di interpretazione.
Imaging funzionaleLe tecniche di imaging funzionale vengono utilizzate per studiare come funziona il cervello. Sono diversi e in qualche modo complementari alla risonanza magnetica di cui studia la morfologia. Oggi esistono principalmente due tipi di tecniche di imaging funzionale, quelle con iniezione di un isotopo, eseguite nei reparti di medicina nucleare, e la risonanza magnetica funzionale, che viene eseguita nei reparti di radiologia. Tuttavia, questi esami non sono ancora ampiamente utilizzati e sono ancora oggetto di molte ricerche. Vengono generalmente prescritti in caso di epilessie parziali e refrattarie ai trattamenti farmacologici per porre una eventuale indicazione chirurgica.
Le tecniche isotopiche consistono nell'iniettare un tracciante radioattivo che potremo poi seguire attraverso una successione di immagini riprese in tempi diversi. Questi sono TEMP (tomografia a emissione monofotonica) e PET (tomografia a emissione di positroni). Misurando il flusso sanguigno cerebrale o il metabolismo del glucosio nel cervello, questi metodi di imaging possono identificare i focolai di epilessia parziale. Questi esami possono essere effettuati al di fuori dei periodi di crisi (esame interictale) e in questo caso il focus è individuabile grazie alla diminuzione del flusso sanguigno o del metabolismo. In un periodo di crisi (ictal TEMP), il focus sarà sull'iperflusso o sull'ipermetabolismo.
Il funzionale MRI ha un obiettivo diverso per individuare le regioni del cervello coinvolte in funzioni specifiche, come il movimento, la parola o la memoria, per incontrare queste regioni durante l'intervento chirurgico. Si tratta di un esame che non richiede l'iniezione di mezzo di contrasto e che si basa sulla rilevazione della variazione della concentrazione di ossigeno nelle regioni attivate durante l'esame.
Dati elettrofisiologiciLa registrazione dei dati elettroencefalografici è l'unico modo per dimostrare direttamente l'attività epilettica. Infatti, l' elettroencefalografia (EEG) permette di registrare direttamente l'attività elettrica prodotta al livello più elementare dai neuroni. A differenza di altre tecniche di registrazione, l'EEG fornisce informazioni in tempo reale e con un'ottima risoluzione temporale dell'ordine del millisecondo (vedi figura). Questo esame è essenziale per la diagnosi e la classificazione delle epilessie.
I primi esperimenti sull'uomo risalgono al 1924 e le prime pubblicazioni apparvero nel 1929 anche se iniziarono molto prima sugli animali (dal 1875 ad opera del fisiologo inglese Catone). Da allora ad esso è stata dedicata una quantità crescente di ricerche per approfondire la conoscenza della fisiopatologia associata, della natura dei ritmi osservati, dell'utilità clinica in molteplici campi (problema del sonno, epilessia, demenze, ecc. potenziali evocati). …). Uno dei più grandi temi associati all'EEG è l' epilessia .
Ricerca
Diversi lavori sono in corso nelle neuroscienze sull'epilessia. Si tratta di comprendere i correlati biologici di quanto si osserva in clinica, di descrivere l'attività neuronale durante una crisi epilettica, e di comprendere i meccanismi di inizio di una crisi e le sue conseguenze fisiologiche a più o meno lungo termine.
Modelli animali di epilessia
Poiché l'epilessia sembra essere più un insieme di sintomi che una singola malattia, vengono utilizzati diversi modelli per studiare i meccanismi biologici dell'epilessia.
- Un attacco può essere indotto in giovani ratti o topi (10-11 giorni dopo la nascita) mediante ipertermia per 30 minuti per modellare un attacco febbrile. In alcuni ratti (circa il 30%) si possono osservare crisi focali quando sono adulti.
- Uno stato epilettico ( stato epilettico ) può essere causato dall'iniezione intraperitoneale di pilocarpina , un agonista dei recettori muscarinici o del kainato , un agonista dei recettori del glutammato. Dopo tale trattamento, l'animale sviluppa un profilo EEG paragonabile a quello dello stato epilettico nell'uomo e deve essere spesso interrotto dall'iniezione di una benzodiazepina (valium). Diverse settimane dopo questo stato di malattia, gli animali mostrano convulsioni spontanee ricorrenti e lesioni nell'ippocampo e in altre strutture limbiche che suggeriscono la sclerosi dell'ippocampo. Questi preparati, o quelli ottenuti per iniezione nell'ippocampo di kainato, sono usati come modelli di epilessia mesiotemporale.
- Esistono anche animali (ratti, topi) che presentano una o più mutazioni genetiche che li rendono epilettici. In particolare, i GAERS ( topo epilettico assenza genetica di Strasburgo ) scoperti a Strasburgo nel 1982, presentano crisi epilettiche spontanee, non convulsive, caratterizzate da un arresto del comportamento e dall'insorgenza di scariche di picco sull'EEG. Queste convulsioni e la loro reattività a determinati antiepilettici (valproato, etosuccimide) rendono GAERS un modello di epilessia con assenza. È stata inoltre selezionata una linea di ratti senza alcun attacco (NEC: Non Epileptic Control) dagli stessi animali di partenza (Wistar).
correlati biologici Bi
Durante una crisi epilettica, un gran numero di neuroni rilascia potenziali d'azione in modo sincronizzato. La sincronizzazione dei neuroni è una proprietà intrinseca delle reti neurali.
L'osservazione degli EEG di soggetti sani rivela l'esistenza di diverse frequenze specifiche dell'attività cerebrale che corrispondono a sincronizzazioni di gruppi di neuroni. Sembra che nel caso dell'epilessia, questa sincronizzazione stia correndo.
Più esattamente, si verifica una disfunzione nella trasmissione sinaptica. Durante questa trasmissione, i neurotrasmettitori non lasciano la terminazione presinaptica alla terminazione postsinaptica bersaglio, ma alcuni si attaccano ad altre sinapsi. Questo fenomeno è dell'ordine del 5% rispetto alla normalità, ma nelle epilessie generalizzate è del 25%.
Diverse cause possono spiegare questa "fuga":
- sovraeccitazione dei neuroni;
- una diminuzione del livello di inibizione della rete neurale.
Un attacco epilettico provoca una serie di cambiamenti in ciascun neurone interessato che possono spiegare perché l'epilessia diventa cronica. Questi cambiamenti possono essere paragonati alla plasticità neuronale , che spiega anche i processi di memorizzazione e apprendimento.
L'inibizione neuronale sembra essere controllata da un enzima del metabolismo energetico. Negli epilettici, questo controllo potrebbe essere carente, favorendo così l'insorgenza di convulsioni.
Implicazione della genetica
È probabile che una moltitudine di geni - molti dei quali devono ancora essere identificati - interagiscano in modi molto complessi. In alcune forme genetiche familiari - appena l'1% dei casi - i ricercatori australiani dell'Epilepsy Research Centre di Melbourne ( Australia ) sono riusciti a identificare una decina di geni. La ricerca genetica, che si colloca ai confini della ricerca e della pratica clinica, è ancora agli inizi, ma dovrebbe essere in grado di aiutare in futuro nella diagnosi e nella scelta di determinate strategie terapeutiche. Ad esempio, nel caso di alcuni tipi di epilessia, che possono essere complicati dall'encefalopatia nei bambini molto piccoli, gli epilettologi sperano di poterli diagnosticare molto prima, nei primi mesi di vita, grazie alla genetica molecolare. Questo, per poter offrire un trattamento in grado di ridurre la gravità di queste encefalopatie, o addirittura prevenirne l'insorgenza.
In Francia, a Pitié-Salpêtrière è stato creato un centro di genetica molecolare appositamente dedicato a queste malattie rare.
Modelli matematici e computazionali
Le attività elettrofisiologiche caratteristiche delle epilessie possono essere misurate in tutti gli esseri viventi dotati di sistema nervoso e le dinamiche osservate sono riprodotte da modelli matematici. Questi modelli consentono una migliore comprensione delle dinamiche delle crisi, consentono di guidare la ricerca sperimentale e si aprono alle applicazioni cliniche.
Rischi
L'epilessia e le crisi epilettiche di solito non mettono in pericolo la vita della persona con epilessia. Tuttavia, vale la pena menzionare alcuni rischi associati all'epilessia. Le crisi epilettiche ripetute possono portare allo sviluppo di danni cerebrali . Queste lesioni predominano nelle regioni cerebrali all'origine delle crisi ma anche in una regione particolare, la faccia interna del lobo temporale . È probabile che in seguito siano la fonte di nuovi attacchi - si dice che la malattia sia auto-aggravante .
Durante una crisi, il paziente non deglutisce mai la lingua , è inutile (e pericoloso) cercare di trattenerla in un paziente in piena convulsione.
I rischi associati all'epilessia di solito non riguardano la crisi stessa, ma le sue conseguenze. Quindi, se il paziente guida o fa una brutta caduta, ad esempio, le conseguenze del sequestro possono essere fatali.
Stato del male
Lo stato epilettico impegna la prognosi vitale e funzionale (rischio di sequele neurologiche definitive). È definita da una crisi epilettica di durata anormalmente lunga (più di 5-10 minuti), o dal verificarsi di crisi così ravvicinate che il paziente non ha il tempo di riprendersi tra due crisi. Lo stato epilettico deve ricercare una causa scatenante: interruzione del trattamento, assunzione di sostanze tossiche (intossicazione alcolica in particolare), assunzione di farmaci controindicati, infezione , ecc. In caso di stato di malattia da crisi convulsive tonico-cloniche, la durata della crisi desta preoccupazioni: insufficienza respiratoria da congestione bronchiale e bradipnea (rallentamento respiratorio), disturbi circolatori, sequele neurologiche e intellettive definitive, disturbi idroelettrolitici (disidratazione, acidosi ) ed edema cerebrale.
Lo stato di male può manifestarsi anche nel contesto del petit mal: si riscontra quindi uno stato confusionale prolungato, associato a manifestazioni cloniche del volto molto evocative. In caso di una condizione di epilessia parziale, la diagnosi può essere difficile a causa della somiglianza dei sintomi con quelli di un ictus. L' elettroencefalogramma può dire la differenza. In casi estremi, la crisi può portare alla morte del paziente, per anossia cerebrale .
Morti improvvise e inspiegabili
Le morti improvvise e inspiegabili nell'epilessia (SUDEP o dall'inglese : Sudden inaspettate death in epilepsy ) sono rare ma possono essere osservate in persone con epilessia con o senza segni evidenti di crisi e in cui un'autopsia non ha rivelato alcuna causa tossicologica o anatomica. I meccanismi che portano alla SUDEP non sono ancora noti, ma potrebbero essere correlati a un'aritmia cardiaca, distress respiratorio o arresto elettrico cerebrale.
incidenti
La perdita di coscienza, nonché le scosse muscolari comportano un rischio di ferite e vari traumi da cadute, urti con oggetti o autoinflitto ( lussazione spalla, morso della lingua). I testimoni di un sequestro devono prevenire il rischio di caduta e rimuovere gli oggetti con i quali il soggetto potrebbe essere ferito. Tuttavia, non dovrebbero mettere oggetti in bocca o cercare di impedirne i movimenti.
Il verificarsi di un attacco durante la guida di un veicolo può causare un incidente stradale. La guida è vietata fintanto che i sequestri non sono cessati da un anno.
Si consiglia di anticipare i rischi specifici di determinate attività, in particolare sportive (ciclismo, arrampicata). Un'attività acquatica come il nuoto o il bagno può essere a rischio. In effetti, una perdita di coscienza in questo momento può rivelarsi fatale, anche in pochissima acqua. Il nuoto è uno sport praticabile da persone con epilessia, ma si consiglia alla persona con epilessia di essere sorvegliata durante queste attività.
Da considerare anche il rischio di ustioni o incendi (sigarette, ferro da stiro, forno, candela, ecc.).
suicidi
Il rischio di depressione e suicidio è aumentato nelle persone con epilessia. Non esitate a contattare un neurologo o dei parenti in caso di sintomo depressivo. Potrebbe essere offerto un trattamento adeguato ed efficace.
Supportato
Prevenzione delle crisi epilettiche
L'epilessia è una condizione neurologica che richiede una diagnosi medica. Non tutte le crisi sono accompagnate da crisi e non tutte le crisi sono epilettiche. Un attacco può essere facilmente scambiato per un attacco di tetania e un attacco può essere dovuto a un trauma neurologico ( trauma cranico o spinale ) o ipertermia - questo è particolarmente il caso delle convulsioni dovute alla febbre nel neonato.
Le convulsioni possono essere davvero impressionanti, con perdita di coscienza e movimenti convulsi , in tre casi su dieci . Ma il più delle volte, la crisi colpisce una singola area cerebrale e i sintomi compaiono solo su una parte del corpo o su una funzione che include contrazioni muscolari, disturbi sensoriali. Nei bambini, la crisi epilettica può manifestarsi con assenze, brevi interruzioni nel contatto con lo sguardo fisso, a volte battito di ciglia.
Se si verifica un attacco, si deve garantire che l'individuo non possa ferirsi con i suoi movimenti ( protezione ): gli oggetti che lo circondano devono essere rimossi e un panno piegato o un cuscino può essere posto sotto la sua testa. Dovrebbe essere fatto un tentativo per allontanare la persona dalla "possibile" fonte della sua epilessia (luce stroboscopica, rumore insolito).
Passato il sequestro (raramente dura più di qualche decina di secondi, anche se questo tempo sembra più lungo), la vittima deve rispondere a domande riguardanti la sua salute. Se non risponde o non reagisce, il suo respiro deve essere controllato e deve essere intrapresa un'azione di conseguenza: mettere in una posizione laterale di sicurezza e allertare i servizi di emergenza se sta respirando (nella maggior parte dei casi), o allertare poi la rianimazione cardiopolmonare se è non respira più.
In generale, un individuo riprende conoscenza dopo la crisi convulsiva, l'azione da intraprendere di fronte a un disagio è metterlo a riposo, interrogarlo sulle circostanze del suo disagio, in particolare se è la prima volta, se è in cura medica e se ha avuto di recente un incidente. È necessario chiedere un parere medico ad un medico, ad esempio chiamando i servizi di pronto soccorso medico , specificando tutti gli elementi osservati.
- fase 1: caduta, rigidità muscolare: non mettere nulla in bocca alla vittima;
- fase 2: convulsioni: non cercare di fermare i movimenti;
- fase 3: confusione: quando la persona riprende conoscenza, non lasciarla sola.
Sono stati documentati casi di crisi epilettiche dopo un uso intensivo di videogiochi . Il rischio è quindi presente, così come lo è semplicemente guardando la televisione, ma è relativamente raro e si manifesta principalmente in alcune persone predisposte all'epilessia, dette “epilettici sensibili”. Questo rischio può essere notevolmente ridotto, evitando di suonare troppo a lungo, o quando si è stanchi, utilizzando preferibilmente uno schermo funzionante a una frequenza di 100 Hz (anziché 50 Hz), e posizionandosi ad una distanza di un metro. meno dello schermo invece di 50 cm.
Precauzioni per lo stile di vita
In generale, tutto ciò che può favorire disturbi come affaticamento, mancanza di sonno, consumo di alcol, stress fisico e/o mentale, rumori permanenti o anormali, luce intermittente, in particolare quella dei flash e del digiuno.
Il tabacco , il caffè , il tè possono indirettamente aumentare la frequenza delle convulsioni, un effetto negativo sulla qualità del sonno .
AttivitàGli schermi a raggi catodici, così come i video (compresi i giochi) con sbalzi di luce, possono scatenare convulsioni in pazienti con epilessia “ fotosensibile ” , cioè sensibili alla luce. È necessario utilizzare schermi o televisori con una frequenza di almeno 100 Hz , o schermi a cristalli liquidi .
Alcuni sport dovrebbero essere praticati con particolare vigilanza o con attrezzature specifiche, perché la loro pratica può mettere il paziente in una situazione di rischio in caso di crisi. Ad esempio: rischio di caduta ginnica (su attrezzo , equitazione , alpinismo ), rischio di annegamento ( nuoto , immersioni subacquee , windsurf ) e rischio di perdita di controllo sull'attrezzatura (sport aerei come paracadutismo , deltaplano , sport meccanici) .
Guida in macchina In FranciaCome in molti paesi, la guida è stata a lungo vietata ai pazienti con epilessia in Francia. Recentemente, i progressi nella gestione terapeutica hanno permesso alle persone con epilessia di ottenere una patente di guida. Il rischio di incidente, infatti, non è maggiore negli epilettici che nella popolazione generale, salvo casi particolari, a condizione che vengano seguite determinate raccomandazioni mediche.
Dal dicembre 2005, la legislazione francese in vigore sulle patenti di guida è cambiata. Per poter guidare un veicolo leggero (moto, automobile, furgone) (patente A e B), il paziente epilettico deve soddisfare le condizioni elencate nella normativa, come l'assenza di convulsioni per un determinato periodo. Il rilascio temporaneo, da 6 mesi a 5 anni, della patente di guida è poi subordinato alla decisione della commissione medica dipartimentale per la patente.
Sempre secondo la legge, le professioni stradali ( trasportatore , autobus ...) non sono accessibili ai pazienti con epilessia attiva. L'accesso ai permessi C e D richiede un esame neurologico approfondito per i pazienti con epilessia inattiva.
In QuébecIn Quebec, un paziente monitorato e curato può riottenere la patente di guida dopo un periodo di un anno senza un episodio epilettico, previo completamento dell'EEG e del dosaggio ematico delle concentrazioni del farmaco. La patente è sospesa in caso di nuova crisi.
Professioni vietateIn relazione al verificarsi e alle potenziali conseguenze delle crisi convulsive (perdita parziale o totale di coscienza, rischio di cadute, lesioni, gesti automatici, ecc.) diverse professioni non possono essere esercitate da persone con epilessia, ad esempio:
- operatori di macchinari, autobus e mezzi pesanti;
- bagnino subacqueo , bagnino;
- personale di bordo;
- chirurgo ;
- poliziotto , pompiere
- paramedico;
- militare.
Si consiglia di chiedere sistematicamente il parere del medico del lavoro (se del caso il neurologo o il medico curante). Lui solo è in grado di giudicare l'adeguatezza tra la patologia e l'assunzione di funzione in una posizione.
farmaci
Trattamento del sequestroSi consiglia l'uso di un anticonvulsivante dal decimo minuto di convulsioni, se possibile per via endovenosa, altrimenti per via anorettale. Lo stato di lesione convulsiva, cioè quando la crisi continua oltre i 10 min (o quando tre crisi si susseguono), richiede il trasferimento in terapia intensiva medica (emergenza medica perché è in gioco la prognosi vitale. ). Dovrebbe essere effettuato un EEG di emergenza e un controllo medico, senza ritardare l'implementazione di metodi di rianimazione e trattamento farmacologico:
- Mantenere una buona funzione respiratoria: posizionamento di una cannula di Guedel , ventilazione con maschera, aspirazione delle secrezioni bronchiali, massima intubazione e ventilazione meccanica .
- Monitoraggio cardiovascolare: scoping cardiotensionale con monitoraggio di frequenza cardiaca, pressione sanguigna, saturazione di ossigeno nel sangue.
- Installazione di una linea venosa per l'equilibrio idroelettrolitico e l'infusione di farmaci anticonvulsivanti.
In caso di dolore convulsivo, il trattamento anticonvulsivante si basa principalmente su una benzodiazepina iniettata per via endovenosa lentamente nell'arco di 2 minuti ( diazepam o lorazepam , più facili da usare), e su un anticonvulsivante a lunga durata d'azione ( fenitoina , fosfenitoina o fenobarbital ). Se questo fallisce dopo 10 minuti, viene somministrata una seconda iniezione.
In caso di difficoltà di approccio venoso, il diazepam può essere somministrato per via intrarettale o il midazolam per via buccale (il farmaco viene poi assorbito attraverso la mucosa orale senza richiedere alcuna deglutizione, cosa che non può essere ottenuta in un paziente incosciente) .
Trattamento preventivoQuando scoppia la crisi è più difficile fermarla, quindi bisogna agire in prevenzione. Negli anni '80 c'erano solo 4 droghe; oggi sono a disposizione dei medici una ventina di molecole antiepilettiche , tutte più efficaci e con minori effetti collaterali sulla vigilanza e sulla memoria dei pazienti.
Il quindici percento (15%) dei pazienti non è controllato da cure mediche, avendo più di un attacco al mese. Questi ultimi hanno un aumento della mortalità e una minore qualità della vita.
I principali gruppi di antiepilettici (o anticonvulsivanti) sono l'acido valproico e il valproato di sodio . Quest'ultimo, somministrato a donne in gravidanza, è responsabile di un grave rischio di malformazione fetale (10% dei casi) e di ritardo dello sviluppo intellettivo, motorio e comportamentale del bambino (dal 30 al 40% dei casi). Fino al 2015 questo rischio era fortemente sottovalutato in Francia , nonostante la ricerca risalisse agli anni '80 .
Il resto dei farmaci notevoli comprendono carbamazepina e oxcarbazepina , fenitoina , pheneturide , etosuccimide , barbiturici , principalmente fenobarbital , primidone , clonazepam (una benzodiazepina ), lamotrigina (questo cause molecola in alcuni soggetti un'allergia correlata orale lichen planus ), gabapentin , topiramato e levetiracetam .
Tra le molecole più recenti, o quelli in prova, si possono citare lacosamide , eslicarbazepina , rufinamide , vigabatrin , stiripentolo .
Questi farmaci possono essere somministrati da soli o in combinazione, come seconda linea. La scelta dipende dal tipo di epilessia, dagli effetti collaterali e dal modo in cui funzionano in un dato paziente.
Nel 1912 , la creazione del farmaco contro l'epilessia è Gardénal , poi con l'evoluzione, la comparsa di Dihidan nel 1939 . Con il progresso tecnico negli anni '60 , Dépakine e Tégrétol . E infine, nei primi anni '90 , Lamictal, Neurontin ed Epitomax sono i farmaci attuali.
Si noti che Depakine è responsabile di gravi malformazioni nel feto. Infatti, tra il 2006 e il 2014 , questo farmaco antiepilettico ha causato 450 difetti congeniti alla nascita. Nel febbraio 2016 il Ministero degli Affari Sociali e della Salute stava valutando la creazione di un fondo di compensazione, come nel caso Mediator. Il mediatore della droga era stato accusato di essere la causa di almeno 500-2.000 morti.
Chirurgia
Alcuni pazienti hanno le crisi convulsive controllate in monoterapia o dopo vari aggiustamenti del trattamento che combinano diversi farmaci antiepilettici. Tuttavia, a volte si osserva una resistenza relativa o assoluta al trattamento - questa è indicata come resistenza ai farmaci. La prognosi severa di queste epilessie farmacoresistenti può essere migliorata con l'uso della chirurgia . Questo intervento prevede la rimozione di una piccola parte del cervello che sembra essere la causa dell'epilessia (lesionectomia o cortiectomia ).
Stabilire l'indicazione per un tale intervento richiede procedure diagnostiche standardizzate estremamente fini. Il primo passo è delimitare in modo molto preciso il punto di partenza delle crisi e determinare quali territori corticali sono interessati. Le epilessie multifocali saranno il più delle volte respinte .
I pazienti candidati alla chirurgia sono quindi sottoposti a una valutazione pre-chirurgica completa effettuata da un'équipe multidisciplinare. Si compone di indagini neurologiche, elettrocliniche e neuropsicologiche. Dati cruciali vengono raccolti anche in elettrofisiologia (registrazione EEG, SEEG) e durante esami di imaging cerebrale (RM morfologica e funzionale, studio del metabolismo). Si tratta di apprezzare il rapporto beneficio/rischio del possibile trattamento chirurgico.
La chirurgia dell'epilessia prevede una prima fase esplorativa (SEEG), seguita da una procedura di resezione . Alcuni siti ospedalieri utilizzano dispositivi robotici, come il dispositivo ROSA TM , per fornire grande precisione e rendere più sicuro l'intervento chirurgico, soprattutto nei bambini piccoli, per i quali le procedure sono più delicate a causa delle piccole dimensioni della testa e di quella del cervello .
Complessivamente, dal 50 al 60% dei pazienti selezionati con epilessie refrattarie (principalmente temporali ma anche frontali, parietali o addirittura occipitali) vedono scomparire le proprie crisi a medio e lungo termine, contro l'8% con il trattamento farmacologico. L'esito della chirurgia dipende in gran parte da un'attenta selezione dei pazienti. Se non ci sono lesioni visibili alla risonanza magnetica ma viene identificato un focus con altri mezzi, si può proporre un intervento chirurgico ma con risultati molto più imperfetti, sebbene la PET-scan permetta una buona delineazione della zona corticale interessata in caso di aspetto normale su la risonanza magnetica (che mostra una diminuzione o addirittura un'assenza di legame del glucosio marcato sulle aree all'origine dell'epilettogenesi).
In Francia , ogni anno, solo da 200 a 300 persone sono interessate da questa operazione , e secondo un neuropediatra dell'ospedale Robert-Debré : "È troppo poco, e inoltre i tempi di attesa tra la valutazione e l'operazione sono troppo lunghi, a rischio di un ulteriore deterioramento cognitivo . "
Stimolazione
Nel caso di forme resistenti della malattia, è possibile considerare di posizionare uno stimolatore sotto la clavicola, collegato al nervo vago, la cui funzione sarà quella di inviare stimolazione al cervello (nucleo anteriore del talamo ). Il trattamento mediante stimolazione ha il vantaggio di essere una buona alternativa nel caso in cui l'operazione chirurgica non sia possibile. Questa tecnica, utilizzata in quasi 70.000 pazienti in tutto il mondo nel 2015 , ha mostrato risultati incoraggianti, con la frequenza delle crisi che si è dimezzata in quasi il 50% delle persone. Tuttavia, solo eccezionalmente consente la totale scomparsa dei sequestri. Si possono avvertire alcuni effetti collaterali, tra cui una contrazione della gola durante i periodi di stimolazione, che a volte provoca un leggero cambiamento nella voce e mancanza di respiro durante i periodi di sforzo (soprattutto in quota).
Un'altra via di ricerca è la stimolazione diretta di alcune strutture cerebrali ( talamo ). Si può ottenere una diminuzione della frequenza delle crisi, senza però vederle scomparire.
Dieta
In alcuni casi, soprattutto nei bambini, si può tentare la dieta chetogenica . La dieta chetogenica è un regime terapeutico rigido e rigorosamente calcolato prescritto da un neurologo per trattare l'epilessia intrattabile nei bambini. La dieta è ricca di lipidi e molto povera di proteine e carboidrati. Riduce significativamente la frequenza delle convulsioni. Una dieta Atkins modificata sarebbe meno restrittiva e potrebbe avere risultati simili.
Psicoterapia
Poiché le conseguenze psicosociali dell'epilessia sono talvolta significative (limitazione dell'autonomia, stress, ansia, depressione, bassa autostima, ecc.), il supporto psicologico può essere rilevante in aggiunta al trattamento medico.
Inoltre, in alcuni casi l'apprensione di avere una crisi può essa stessa generare ansia che può facilitarne l'insorgenza, diventando quindi una risposta condizionata all'ansia. La terapia cognitivo comportamentale può essere proposta per migliorare la qualità della vita e anche ridurre la frequenza delle crisi. L'essenza della gestione si basa sullo sviluppo di una sensazione di controllo sulla malattia. Ciò include la formazione nella gestione dello stress e il rilassamento, nonché l'identificazione di situazioni rischiose o persino l'assertività . Studi recenti indicano che il lavoro psicologico incentrato sulle capacità di gestione dello stress focalizzate sul problema, nonché sulla percezione dell'impatto dell'epilessia sulla qualità della vita (invasiva o meno) sono strade promettenti.
La psicoterapia può riguardare anche le persone intorno a una persona con epilessia. Infatti, la gestione della malattia può avere impatti a volte significativi a livello personale, professionale, finanziario o sanitario e spingerli ad essere seguiti.
Trattamenti alternativi
Non è stata dimostrata l'efficacia di un trattamento a base di erbe o aromaterapia . D'altra parte, alcune piante, date ad esempio per curare la depressione, la stanchezza, possono interagire con i farmaci antiepilettici e modificarne l'efficacia, portando talvolta ad un peggioramento delle convulsioni.
Tuttavia, alcuni studi sono giunti a dire che il cannabidiolo , una molecola non psicoattiva nella cannabis, allevia in gran parte i crampi muscolari e consente ad alcuni pazienti di dividere le loro dosi di farmaci convenzionali per 2. In alcuni bambini, il trattamento si rivela quasi miracoloso in riducendo significativamente i sequestri (da 400 a pochi al mese).
Strade di ricerca
Il sale e in particolare lo ione metallico ( sodio ) svolge un ruolo importante nell'epilessia. Sembra essere un unico "interruttore" per importanti recettori (chiamati " kainati ") di neurotrasmettitori necessari per il corretto funzionamento del cervello (i kainati sono coinvolti anche nel dolore neuropatico quando non funzionano normalmente). Disattivarli potrebbe aiutare a ridurre le convulsioni.
L'utilizzo di una linea a raggi X presso l' European Synchrotron Radiation Facility dedicato alla radioterapia , permette di irradiare aree del cervello umano al fine di distruggere determinate cellule con una precisione dell'ordine del centesimo di millimetro, grazie alla attraversamento di microfasci che depositano una dose sufficiente di radiazione nel punto di convergenza. L'assenza di lesioni nelle immediate vicinanze del percorso dei microfasci mostra un'elevata tolleranza dei tessuti biologici e interessa il Grenoble-Institut des neurosciences al fine di bloccare le crisi epilettiche nei pazienti farmacoresistenti.
Epidemiologia
Durante la loro vita, un essere umano su 20 ha una crisi epilettica isolata. L'epilessia (la malattia, cioè quando il candidato ha regolarmente crisi epilettiche) è la condizione neurologica più comune (dallo 0,5% allo 0,7%) dopo l' emicrania e riguarda, in Francia, quasi l'1% della popolazione, cioè 600.000 persone. L'epilessia nelle sue varie forme colpisce quasi 50 milioni di persone in tutto il mondo, neonati, bambini, adolescenti e adulti. L' incidenza varia, a seconda dei paesi, tra 16 e 51 casi con un record in Cile (più di 100 casi) per 100.000 abitanti all'anno (30.000 nuovi casi in Francia ogni anno). Si stima che l'epilessia colpisca tra 362.000 e 415.000 persone in Inghilterra, l'incidenza è di 50 casi ogni 100.000 all'anno e la prevalenza è stimata tra 5 e 10 casi ogni 1.000 abitanti.
La durata media calcolata della malattia è di 6-10 anni. Il 30% dei casi di epilessia è di origine genetica ; Si acquisisce il 70% dei casi di epilessia, la metà dei quali ha una causa determinata ( lesione cerebrale dovuta ai postumi della sofferenza durante la gravidanza e il parto , un trauma cranico nell'infanzia, o un incidente cerebrovascolare …); per altri, le cause rimangono poco chiare .
L'aspettativa di vita più lunga aumenta il rischio di insorgenza di crisi epilettiche negli anziani a causa di incidenti cerebrovascolari o malattie degenerative.
Storia e società
Storia
La malattia è stata designata con diversi nomi, possiamo citare: gravemente in decomposizione, malattia della terra, male divino, male sacro, male alto, male di San Giovanni.
antichitàI primi concetti riguardanti l'epilessia sono apparsi nella medicina ayurvedica dall'India e si dice che siano stati chiariti e sviluppati durante il periodo vedico tra il 4500 e il 1500 aC. dC L'epilessia si trova particolarmente nella Charaka Samhita (circa 400 aC ), il testo più antico che descrive questo antico sistema di medicina, sotto il nome di: "apasmara" che significa "perdita di coscienza". Già la Charaka Samhita faceva riferimento ai diversi aspetti dell'epilessia a livello sintomatologico, eziologico, diagnostico e terapeutico.
Quella che viene chiamata "epilessia" era nota ai Babilonesi nel Codice di Hammurabi come "benu", e agli Egiziani nel papiro di Ebers come " nsjt ".
Nell'antichità l'epilessia spaventava molto, era anche chiamata malefica sacra . Teofrasto e Plinio (HN, 28, 35) riferiscono che quando incontriamo un epilettico, la superstizione richiede di sputare (nella piega) della sua tunica per allontanare il demone responsabile della malattia e del contagio.
Nei Apologia , Apuleio racconta che era consuetudine, al momento dell'acquisto di schiavi , a crisi epilettiche artificialmente provocare, al fine di identificare le persone con epilessia. Rufo di Efeso , Alessandro di Afrodise o Oribasio danno le ricette, si trattava essenzialmente di fumigazioni di sostanze la cui combustione produceva un odore nauseabondo, in particolare si poteva usare giaietto , piume, bitume, corno, persino fegato di capra.
Il primo vero trattato medico sull'epilessia è attribuito a Ippocrate ( Sulla Sacra Malattia ); dopo di lui, diversi autori greci scrissero sull'epilessia tra cui Galeno e Arétée di Cappadocia , poi latini tra cui Celso e Caelius Aurelianus .
Nel Nuovo Testamento, l'episodio di un bambino che soffre di un grande male è descritto nel Vangelo di Marco (9,17-29), così come in Matteo (17,14-21) e Luca (9,37-43).
Medio EvoLa malattia era chiamata nel medioevo il "male di San Giovanni" , Giovanni Battista di fronte a questo patronato per il fatto che Salomè praticava la frenetica "danza dei sette veli" (paragonabile ad un attacco epilettico) davanti a lei il patrigno Erode Antipa per ottenere la sua testa (decapitazione che cessa il male). In alcune regioni, l'ansia ha colto pochi giorni prima del 24 giugno (festa della nascita di Giovanni Battista) dei "ballerini di san Giovanni", che attendevano con impazienza la vigilia della celebrazione di questa festa, sperando di essere sollevati se poi danzavano davanti agli altari del santo.
periodo modernoNon è stato fino al XVI ° secolo, che la letteratura offrirà ancora una volta - in latino - trattati completi sulla epilessia con cardano , soprattutto Gabuccini .
La prima pubblicazione in francese, e che non è una traduzione degli autori classici, è quella di Jean Taxil nel 1602 ( Trattato di epilessia, Maladie volgarmente chiamata nel paese di Provenza, gouttete aux petits children ). Altri seguiranno, senza portare nulla di nuovo, poiché le superstizioni religiose hanno principalmente impedito qualsiasi progresso significativo nella comprensione scientifica delle malattie in generale, e neuropsichiatriche in particolare.
Quindi, sarà necessario attendere la fine del XIX e secolo con Giovanni Hughlings Jackson che promuovere la conoscenza sulla malattia epilettica, dando una prima classificazione anatomo-clinica dei fenomeni epilettici. Quindi, grazie all'EEG , gli autori del secolo successivo faranno avanzare ulteriormente la classificazione delle diverse forme e tipi di epilessia ( Lennox , Gastaut , Gibbs , ecc .).
Media
Associazione
La Lega francese contro l'epilessia (LFCE) è una società colta che riunisce professionisti interessati alla gestione dell'epilessia.
Epilepsie-France è un'associazione francese di pazienti affetti da epilessia, riconosciuta di pubblica utilità. Le sue azioni sono diverse: ascolto, informazione e supporto ai malati di epilessia per le diverse implicazioni che l'epilessia può avere nella loro vita quotidiana, a livello personale, professionale, accademico, ecc. , organizzazione di incontri in ciascuna delegazione e di una Giornata Nazionale dell'Incontro che riunisca una volta all'anno tutti i membri dell'associazione.
EFAPPE è la federazione nazionale delle associazioni a favore delle persone disabili da epilessia grave (resistente ai farmaci).
AssicurazioneÈ sempre necessario verificare che le varie polizze assicurative personali stipulate non escludano malattie (contratti di assistenza, assicurazione auto, ecc. )
prestitiLe persone con epilessia possono avere difficoltà a stipulare prestiti a lungo termine; Spesso è necessaria un'assicurazione aggiuntiva o l'assicurazione offerta esclude la copertura per i rischi legati all'epilessia. Tuttavia, le nuove disposizioni di legge obbligano le banche francesi a prestare particolare attenzione e i prestiti possono però ora essere concessi a condizioni onerose, più onerose degli altri cittadini, ma comunque ragionevoli. In ogni caso, non dobbiamo fermarci al riflesso di sicurezza del banchiere e, in caso di fallimento, chiedere l'arbitrato alla Banque de France.
erboristeriaIn erboristeria , il vischio veniva prescritto contro l'epilessia.
personalità- Alessandro Magno (356- 323 aC. )
- Julius Caesar (100- 44 aC. )
- Claude ( Modello: An av. JC -54)
- Britannico (41-55)
- Paolo di Tarso (10-65)
- Giovanna d'Arco (1412-1431)
- Luigi II di Württemberg (1439-1457)
- Carlo V (1500-1558)
- Cardinale Richelieu (1585-1642)
- Molière (1622-1673)
- Carlo II di Spagna (1661-1700)
- Napoleone I ° (1769-1821)
- Carlo Luigi d'Austria (1771-1847)
- Ferdinando I er d'Austria (1793-1875)
- Lord Byron (1788-1824)
- Pio IX (1792-1878)
- Fëdor Dostoevskij (1821-1881), lo scrittore russo, che ne soffrì, descrisse notevolmente la crisi epilettica
- Gustave Flaubert (1821-1880)
- Gaétan de Bourbon-Siciles (1846-1871) si suicidò all'età di 25 anni
- Lenin (1870-1924)
- Hermann Ludwig von Helmholtz (1821-1894)
- Alfred Nobel (1833-1896)
- Heinrich Hansjakob (de) (1837-1916)
- Rudi Dutschke (1940-1979)
- Margaux Hemingway (1955-1996)
- Ian Curtis (1956-1980), cantante britannico della band post-punk Joy Division
- Cameron Boyce (1999-2019), attore, ballerino e cantante americano
L'epilessia viene discussa ogni anno durante la Giornata Internazionale dell'Epilessia , durante la quale vengono organizzati vari eventi per sensibilizzare l'opinione pubblica sulla malattia. Questo giorno si svolge il secondo lunedì di febbraio.
Note e riferimenti
- " Epilessia " , dall'Organizzazione Mondiale della Sanità (consultato il 19 gennaio 2018 )
- Federazione Francese di Neurologia, “ Che cos'è l'epilessia? "
- (in) Fisher RS, van Emde Boas W. Blume W. Elger C, Genton P. Lee P. e J. Engel Jr., " Le crisi epilettiche e l'epilessia: definizioni proposte dalla Lega internazionale contro l'epilessia (ILAE) e dal Ufficio Internazionale per l'Epilessia (IBE) ” , Epilepsia , n o 46,2005, pag. 470-2 ( leggi in linea ).
- (in) Meir Bialer, " Fattori chiave nella scoperta e nello sviluppo di nuovi farmaci antiepilettici " , Nature Reviews Drug Discovery Volume 9 ,1 ° gennaio 2010, pagine 68–82 (2010)
- Charlotte Dravet, Capire l'epilessia: nozioni di base sull'epilessia e le epilessie , John Libbey Eurotext ,2006, 59 pag. ( ISBN 978-2-7420-0571-0 , leggi online ).
- " Corso di neurologia sull'epilessia " , sul corso neurologie.free.fr .
- (in) Link entre epilessia e Alzheimer scoperto sul sito dell'Università di Aberdeen
- (in) Christensen JC Pedersen MG Pedersen CB, Sidenius P, Olsen J, Vestergaard M, "Rischio a lungo termine di epilessia dopo trauma cranico nei bambini e nei giovani adulti: uno studio di coorte basato sulla popolazione", Lancet 2009; 373 : 1105-1110
- (in) Mei Sing Ong, Isaac S. Kohane, Cai Tianxi, Mark P. Gorman e Kenneth D. Mandl, "Evidenza a livello di popolazione per un'eziologia dell'epilessia autoimmune di" Jama Neurology , 31 marzo 2014. Leggi questo linea
- http://www.queensu.ca/news/articles/fetal-alcohol-spectrum-disorder-linked-high-prevalence-epilepsy
- Pediatr Child Health 1998; 3: 275-7, Pediatria 2011; 127: 580-7
- http://www.efmny.org/faq/epilepsy-and-developmental-disabilities/
- https://www.who.int/fr/news-room/fact-sheets/detail/epilepsy
- " La crisi epilettica " , su https://www.passeportsante.net/ ,5 dicembre 2012(consultato l'8 agosto 2020 ) .
- (it) Tyzio R Allène C Nardou R Picardo MA, Reims S, Minlebaev M, M Milh, Khazipov R, Cossart R , Ben-Ari Y "Le azioni depolarizzanti del GABA nei neuroni immaturi non dipendono né dai corpi chetonici sul piruvato" J Neurosci . 2011; 31 (1): 34-45. DOI : 10.1523 / JNEUROSCI.3314-10.2011
- (en) Nardou R, Yamamoto S., Chazal G., Bhar A., Ferrand N, Dulac O., Ben-ari Y, Khalilov I. “L'accumulo di cloruro neuronale e il GABA eccitatorio sono alla base dell'aggravamento del neonato attività epilettiformi da fenobarbital » Brain 2011; 134 (Pt 4): 987-1002. DOI : 10.1093/cervello / awr041
- (in) Nardou R, Ben-Ari Y, Khalilov I, (2009) "Bumetanide, anno NKCC1 Antagonista, non impedisce la formazione di scopo epilettogeno Focus Blocca le crisi epilettiche nell'ippocampo immaturo del ratto Focus" J Neurophysiol. 2009; 101 (6): 2878-88. DOI : 10.1152 / jn.90761.2008
- Petkar S, Hamid T, Iddon P et al. Il monitoraggio elettrocardiografico impiantabile prolungato indica un alto tasso di diagnosi errate di epilessia — Studio REVISE, Europace, 2012; 14: 1653–1660
- (in) Baram TZ Gerth, A. Schultz, L ,,. " Convulsioni febbrili: un modello di età appropriato adatto per studi a lungo termine. " , Ricerca sullo sviluppo del cervello , n . 98,1997, pag. 265–270.
- (in) Celine Dubé , Cristina Richichi , Roland A. Bender e Grace Chung , " Epilessia del lobo temporale dopo convulsioni febbrili prolungate sperimentali: un'analisi prospettica " , Brain , vol. 129,1 ° aprile 2006, pag. 911-922 ( ISSN 0006-8950 e 1460-2156 , PMID 16446281 , PMCID 3100674 , DOI 10.1093/brain/awl018 , lettura online , accesso 3 novembre 2015 ).
- (in) Lechoslaw Turski , Chrysanthy Ikonomidou Waldemar A. Turski e Zuner A. Bortolotto , " Recensione: Meccanismi colinergici ed epilettogenesi. Le convulsioni indotte dalla pilocarpina: un nuovo modello sperimentale di epilessia intrattabile ” , Synapse , vol. 3,1 ° gennaio 1989, pag. 154-171 ( ISSN 1098-2396 , DOI 10.1002 / syn.890030207 , lettura online , accesso 3 novembre 2015 ).
- S. Hamelin e A. Depaulis , “ Rivisitare la sclerosi dell'ippocampo nell'epilessia del lobo temporale mesiale secondo l'ipotesi del “two-hit ”, Revue Neurologique , vol. 171,marzo 2015, pag. 227-235 ( DOI 10.1016/j.neurol.2015.01.560 , letto in linea , consultato il 5 novembre 2015 ).
- (in) Depaulis, A., " Modelli animali per l'epilessia del lobo mesiotemporale: la fine di un malinteso? » , Revisione neurologica , n o 171,2015, pag. 217-226.
- (in) Marescaux C, M Vergnes, Depaulis A " Epilessia da carenza genetica nei ratti di Strasburgo - una recensione ' , J Neural Transm Suppl , n o 35,1992, pag. 37-69. ( PMID 1512594 ) .
- Antoine Depaulis , Olivier David e Stéphane Charpier , “ Il ratto con epilessia ad assenza genetica di Strasburgo come modello per decifrare i meccanismi neuronali e di rete delle epilessie idiopatiche generalizzate ”, Journal of Neuroscience Methods ,9 giugno 2015( DOI 10.1016/j.jneumeth.2015.05.022 , letto online , consultato il 3 novembre 2015 ).
- (it) Laschet JJ, Kurcewicz I, Mining F et al. “Disfunzione della modulazione dipendente dalla glicolisi del recettore GABAA nell'epilessia parziale umana” PNAS 2007 104: 3472-3477
- Viktor K. Jirsa , William C. Stacey , Pascale P. Quilichini e Anton I. Ivanov , " Sulla natura delle dinamiche convulsive ", Brain , vol. 137, n . 8,1 ° agosto 2014, pag. 2210–2230 ( ISSN 0006-8950 , PMID 24919973 , PMCID PMC4107736 , DOI 10.1093/brain/awu133 , lettura online , accesso 6 maggio 2021 )
- (in) Damien Depannemaecker , Anton Ivanov , Davide Lillo e Len Spek , " Un quadro unificato di transizioni fisiologiche tra crisi epilettiche, attività ictale e depolarizzazione sostenuta a livello del singolo blocco neuronale " , bioRxiv ,17 febbraio 2021, pag. 2020.10.23.352021 ( DOI 10.1101 / 2020.10.23.352021 , letto online , consultato il 6 maggio 2021 )
- M. Breakspear , JA Roberts , JR Terry e S. Rodrigues , " Una spiegazione unificante delle crisi generalizzate primarie attraverso la modellazione cerebrale non lineare e l'analisi della biforcazione ", Cerebral Cortex , vol. 16, n . 9,1 ° settembre 2006, pag. 1296–1313 ( ISSN 1047-3211 , DOI 10.1093/cercor / bhj072 , lettura online , accesso 6 maggio 2021 )
- Celia Hodent-Villaman , " I videogiochi fanno bene al cervello?" » , On Sciences Humaines (consultato il 6 febbraio 2020 ) .
- Dr Alain Dubos, " Puoi guidare mentre hai l'epilessia?" », Doctissimo Salute ,2016( letto online , consultato l' 11 dicembre 2016 )
- n. 301 del 28 dicembre 2005 pag. 20098 testo n o 113
- " Epilessia e vita quotidiana - ameli-santé " , su www.ameli-sante.fr (consultato l'11 dicembre 2016 )
- " Patente di guida - Epilepsy France " , su www.epilepsie-france.com (consultato l'11 dicembre 2016 )
- Revue Prescrire , n o 300, ottobre 2008, Convulsioni e stato convulsivo negli adulti, a parte l'eclampsia
- Treiman Dm, Meyers PD, Walton NY et al. Un confronto di quattro trattamenti per lo stato epilettico convulsivo generalizzato , N Engl J Med, 1998; 339: 792-798
- Talukdar B, Chakrabarty B, Efficacia del midazolam buccale rispetto al diazepam endovenoso nel controllo delle convulsioni nei bambini: uno studio controllato randomizzato , Brain Dev, 2009; 31: 744-749
- (in) Picot MC-Baldy Moulinier million Daures JP Dujols P Crespel A, "La prevalenza dell'epilessia e dell'epilessia DRUG RESISTANT negli adulti: uno studio basato sulla popolazione in un paese dell'Europa occidentale" Epilepsia 2008; 49: 1230-1238
- (in) Mohanraj R Norrie J, Stephen LJ Kelly K, N Hitiris, Brodie MJ, "Mortalità negli adulti con epilessia cronica e appena diagnosticata: uno studio retrospettivo comparativo", Lancet Neurol. 2006; 5: 481-487
- “I bambini nati da donne che hanno assunto valproato durante la gravidanza sono ad alto rischio di gravi disturbi dello sviluppo (fino al 30%-40% dei casi) e/o deformità (circa il 10% dei casi). » Brochure informativa per il paziente e/o il suo rappresentante. Medicinali contenenti valproato e derivati , ad es. 3 .
- Depakine: parto sotto stretta sorveglianza per le donne
- (it) Halasz P, R Kalviainen, Mazurkiewicz-Beldzinska M et al. "Lacosamide aggiuntiva per crisi epilettiche parziali: risultati di efficacia e sicurezza da uno studio randomizzato controllato" Epilepsia 2009; 50: 443-453
- (in) Gil-Nagel A, Lopes-Lima J, Almeida L, Maia J, Soares-da-Silva P, "Efficacia e sicurezza di 800 e 1.200 mg di eslicarbazepina acetato come trattamento aggiuntivo negli adulti con crisi parziali refrattarie" Acta Neurol Scand. 2009; 120: 281-287
- (in) Glauser T Kluger G, Sachdeo R, G Krauss, Perdomo C. Arroyo S "Rufinamide per convulsioni generalizzate associate alla sindrome di Lennox-Gastaut" Neurology 2008; 70: 1950-1958
- (in) Willmore LJ, Abelson MB, Ben-Menachem E, Pellock JM, Shields WD, "Vigabatrin: aggiornamento 2008" Epilepsia 2009; 50: 163-173
- (it) Chiron C Stiripentolo , Neurotherapeutics, 2007; 4: 123-125
- " Dépakine: lo Stato vuole un fondo di risarcimento per le vittime " , su sante.lefigaro.fr (consultato il 25 febbraio 2016 )
- “ Mediator Affair ” , su www.doctissimo.fr (consultato il 25 febbraio 2016 )
- http://campus.neurochirurgie.fr/spip.php?article414
- http://www.medtechsurgical.com/Produits/ROSA-Neurochirurgie
- (it) Efficacia ed efficienza della chirurgia per l'epilessia del lobo temporale Study Group, " Uno studio randomizzato e controllato di chirurgia per l'epilessia del lobo temporale - PubMed " , The New England Journal of Medicine , vol. 345, n . 5,2 agosto 2001, pag. 311–318 ( ISSN 0028-4793 , PMID 11484687 , DOI 10.1056 / NEJM200108023450501 , lettura online , accesso 8 agosto 2020 ).
- Lawrence J. Hirsch, “ Risultato a lungo termine dopo la chirurgia dell'epilessia: disturbo recidivante e remittente? », Correnti di epilessia , vol. 12, n ° 4,luglio / agosto 2012, pag. 140 ( PMID 22936885 , DOI 10.5698 / 1535-7511-12.4.140 , lettura online , accesso 8 agosto 2020 ).
- (in) Sebbene CG Szinay M, Wagner J, Clusmann H, AJ Becker, Urbach H, "Caratteristiche ed esiti chirurgici di pazienti con epilessie negative alla risonanza magnetica refrattaria" Arch Neurol . 2009;66: 1491-1499
- (in) RC Knowlton , " Il ruolo di FDG-PET, ictal SPECT e MEG nella valutazione della chirurgia dell'epilessia " , Epilepsy Behav , vol. 8, n ° 1,2006, pag. 91-101. ( PMID 16406729 )
- Moshe SL, Perucca E, Ryvlin P, Tomson T, Epilessia: nuovi progressi , Lancet, 2015; 385: 884-898
- (it) Fisher R, Salanova V, T Witt et al. "Stimolazione elettrica del nucleo anteriore del talamo per il trattamento dell'epilessia refrattaria" Epilepsia 2010; 51: 899-908.
- Englot DJ, Chang EF, Auguste KI, stimolazione del nervo vago per l'epilessia: una meta-analisi di efficacia e predittori di risposta , J Neurosurg, 2011; 115: 1248-1255
- (in) Anderson WS, Kossoff EH, Bergey GK, Jallo GI, "Impianto di un dispositivo reattivo neurostimolatore in pazienti con epilessia refrattaria" Neurosurg Focus . 2008;25: MI12-MI12
- Fisher R, Salanova V, Witt T et al. Stimolazione elettrica del nucleo anteriore del talamo per il trattamento dell'epilessia refrattaria , Epilepsia, 2010; 51: 899-908
- (in) Neal EG, Chaffe H, Schwartz RH. et al. "La dieta chetogenica per il trattamento dell'epilessia infantile: uno studio randomizzato controllato" Lancet Neurol . 2008;7: 500-506
- (in) Kossoff EH, Dorward JL, "La dieta Atkins modificata" Epilepsia 2008; 49: Suppl 8: 37-41
- (in) Newsom-Davis I, Goldstein LH & D. Fitzpatrick "Paura delle convulsioni: un'indagine e un trattamento" Sequestro 1998; 7 (2): 101-6.
- (in) A, Chan F, Li K, P Leung, Li P & J. Chan "Programma di trattamento di gruppo cognitivo-comportamentale per adulti con epilessia a Hong Kong" Epilepsy Behav. 2003; 4 (4): 441-6.
- (in) Asadi-Pooya AA Schilling CA, Glosser D Tracy JI e Sperling MR. "Locus of control della salute nei pazienti con epilessia e la sua relazione con l'ansia, la depressione e il controllo delle crisi" Epilepsy Behav. 2007; 11 (3): 347-50.
- (in) Velissaris SL, SJ Wilson, Saling MM, MR & Newton Berkovic SF. "L'impatto psicologico di un attacco di nuova diagnosi: perdere e ripristinare il controllo percepito". Epilessia e comportamento 2007; 10 (2): 223-33.
- " Principali risultati dello studio TRILOGIE/Novartis sui genitori di bambini con epilessia " , su Caducee.net (consultato il 18 aprile 2021 )
- (it) Samuels N, Finkelstein Y, Singer SR, Oberbaum M, "Fitoterapia ed epilessia: effetti proconvulsivi e interazioni con farmaci antiepilettici" Epilepsia 2008; 49: 373-380.
- Sciences et Avenir con AFP , “ MEXIQUE. Il primo trattamento a base di cannabis dà speranza ” , su sciencesetvenir.fr ,24 novembre 2015(consultato l'8 agosto 2020 ) .
- G Brent Dawe, Maria Musgaard, Elizabeth D Andrews, Bryan A Daniels, Mark RP Aurousseau, Philip C Biggin, Derek Bowie (2013), Definire la relazione strutturale tra disattivazione e desensibilizzazione del recettore kainato ; Biologia strutturale e molecolare della natura; Biologia strutturale e molecolare della natura; doi: 10.1038 / nsmb.2654 pubblicato il 17 luglio 2013, online il 18 agosto 2013 ( riassunto )
- echosciences-grenoble.fr del 25 aprile 2016, Il sincrotrone per curare alcune malattie neurologiche?
- neurosciences.ujf-grenoble.fr di 1 ° July 2016 Un nuovo metodo non invasivo per convulsioni blocco con radiazione di sincrotrone.
- " Epilessia. Un insieme complesso di malattie, ancora poco compreso ” , su inserm.fr (consultato il 23 aprile 2019 ) .
- (in) Banerjee PN, D Filippi, Hauser WA, "L'epidemiologia descrittiva dell'epilessia - una revisione" Epilepsy Res. 2009; 85: 31-45
- www.nice.org.uk/guidance/cg137 National Institute for Health and Care NICE2020, pubblicato nel 2012, ultimo aggiornamento nel 2020
- Louis-Jacques Bégin et al. Dizionario dei termini di medicina, chirurgia, arte veterinaria, farmacia, storia naturale, botanica, fisica, chimica, ecc. , 619 pagine, 1823-1830, pagine 394-395
- (OMS, Satyavati., 2003)
- Personaggi : XVI (14)
- (in) V. Budrys "La neurologia nelle Sacre Scritture", European Journal of Neurology feb. 2007, 14 (7), pag. e1 – e6
- Claudine Gauthier. San Giovanni e Salomè. Anthropologie du banquet d'Hérode , Éditions Lume, Tours, 2008 (Recensione pubblicata negli Archives de Sciences sociales des religions nel 2009)
- Personalità con epilessia sul sito del museo dell'epilessia a Kork
- (in) Deborah Curtis, Touching from a Distance: Ian Curtis and Joy Division , London: Faber, 1995 ( 2 ° ed. , 2001, 3 ° ed. 2005) ( ISBN 0-571-17445-0 ) , p. 114
- (in) Ian Curtis e Joy Division Fan Club, " Biografia " (consultato il 2 febbraio 2006 )
- Di Ph L. con AFP 11 luglio 2019 alle 07:36 , "La morte di Cameron Boyce: la giovane star Disney soffriva di epilessia " , su leparisien.fr ,11 luglio 2019(consultato il 3 maggio 2020 )
Vedi anche
Bibliografia
- Gilbert Diebold, Epilessia, una malattia rifugio , ed. Calmann-Levy
- Lucien Mélèse, La psicoanalisi a rischio di epilessia , ed. Erès
- Pierre Jallon (coordinatore), Epilessie , ed. Doin, Parigi, 2007,
- Jean-Raoul Plaussu, Epilettico... e allora? , Edizioni Chronique Sociale , Raccolta “Understanding people”, prefazione di Jean-Paul Gouttenoire, 2013, ( ISBN 978-2-36717-009-1 )
- David B. , L'Ascension du Haut Mal , L'Associazione , 1996-2003
- Élodie Durand , La Parenthèse , ed. Delcourt , 2010
- Valérie Pineau-Valencienne , Una cicatrice nella testa , ed. Tasca
- Brigitte Joffraud, I narcisi: la mia lotta contro l'epilessia , ed. Società degli scrittori, 2014
- Édouard-Jean-Baptiste Gélineau , Trattato sulle epilessie , 1901, J.-B. Baillière et fils
- Alessandro di Afrodise , Problemi morali , II , 64.
- Aretea della Cappadocia , Cause e sintomi delle malattie acute , I , cap. v .
- Celio Aureliano , Malattie croniche , I , IV . 85.
Articoli Correlati
link esterno
- Epilessia Francia, la vita prima di tutto (associazione pazienti)
- Lega francofona belga contro l'epilessia (ASBL)
- Lega svizzera contro l'epilessia
- Lega algerina per la gestione dell'epilessia
- Epilessia Canada
- Comitato Nazionale per l'Epilessia (Francia)
- Membri del Comitato Nazionale per l'Epilessia (Francia)
- Siti dedicati all'epilessia , a cura della Società Francese di Neurologia
- Sentinel Epilessia Mortalità Network (RSME)
- Brain Institute: ricerca sull'epilessia