Fibrillazione atriale
Fibrillazione atriale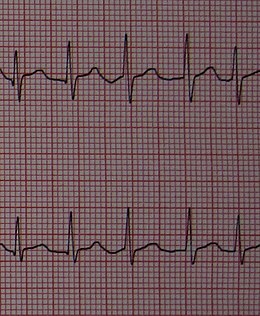 ACFA in V4 V5
ACFA in V4 V5
| Specialità | Cardiologia |
|---|
| CISP - 2 | K 78 |
|---|---|
| ICD - 10 | I48 |
| CIM - 9 | 427.31 |
| OMIM | 611819 e 615770 613120, 611819 e 615770 |
| Malattie DB | 1065 |
| MedlinePlus | 000184 |
| eMedicine | 151066 |
| eMedicine | med / 184 emerg / 46 |
| Maglia | D001281 |
| Sintomi | ES PC DE Angina |
| Complicazioni | Ictus |
| Rischi | HA Cardiopatia valvolare CMO CMNO congenita Tabac SAS |
| Differenziale | Aritmia altro |
| Trattamento | Controllo della frequenza o del ritmo |
| Farmaco | Metoprololo , Warfarin , disopiramide , dofetilide ( en ) , diltiazem , procainamide , ibutilide ( en ) , digossina , Deslanoside ( en ) , chinidina , digitossina , atenololo , Sotalolo , Propafenone ( en ) , verapamil , fondaparinux , atenolone ( en ) , clopidogrel , Dabigatran , edoxaban , Dabigatran etexilato ( d ) , amiodarone , dronedarone , Bisoprololo / Idroclorotiazide ( d ) , rivaroxaban , carvedilolo , apixaban , flecainide e acido acetilsalicilico |
| Frequenza | ~ 2,5% dei paesi "sviluppati" |
| Paziente del Regno Unito | Fibrillazione-atriale-pro |
La fibrillazione atriale , chiamata anche fibrillazione atriale (spesso abbreviata in "FA") è la più comune aritmia cardiaca . Fa parte dei disturbi del ritmo sopraventricolare.
Corrisponde ad un'azione scoordinata delle cellule del miocardio atriale , che provoca una contrazione rapida e irregolare degli atri del cuore .
Il termine fibrillazione atriale è usato frequentemente, ma dal 1998 il nome accademico è stato "fibrillazione atriale", essendo gli atri ribattezzati "atri" nella nuova nomenclatura anatomica . Si incontrano anche altri nomi: aritmia completa da fibrillazione atriale ( AC / AF o ACFA ) e talvolta tachiaritmia completa da fibrillazione atriale ( TAC / AF ).
La fibrillazione atriale viene talvolta definita "aritmia"; tuttavia, questo termine è sinonimo di "aritmia", un concetto più ampio, che quindi include la fibrillazione atriale.
Epidemiologia
Per il suo rapido sviluppo, legato all'invecchiamento della popolazione (per la sua forma non valvolare), è talvolta considerata una delle maggiori epidemie della terza età e del nuovo millennio (con, ad esempio, più di 660.000 persone colpite in Francia). Questa aritmia è diventata la più comune riscontrata nella pratica clinica. La sua incidenza e prevalenza sono aumentate costantemente per diversi decenni, insieme all'obesità (altrettanto rapida e simile nella frequenza), e in parte per ragioni ancora poco conosciute nel 2020. Spesso non molto sintomatico negli anziani e può essere sottostimato. È la fonte di un "onere crescente sulla morbilità e mortalità cardiovascolare"
Storico
La fibrillazione atriale fu descritta per la prima volta nell'uomo nel 1906 , in seguito all'osservazione di una sindrome simile negli animali, e ciò senza l'uso dell'elettrocardiogramma , uno strumento diagnostico che ancora non esiste. Willem Einthoven , l'inventore dell'elettrocardiogramma, ha pubblicato la prima traccia di fibrillazione nello stesso anno. Il carattere comune delle sindromi inizialmente osservate fu riconosciuto già nel 1909 .
Terminologia
Si parla di fibrillazione atriale:
- parossistica: durata inferiore a sette giorni (normalmente 48 ore ), che termina spontaneamente o con cardioversione;
- persistente: di durata superiore a sette giorni, interrotto spontaneamente o per cardioversione ;
- persistente prolungato: durata maggiore di un anno per la quale si considera una strategia di controllo del ritmo;
- permanente: se l'aritmia viene accettata e non vengono effettuati ulteriori tentativi per interromperla.
- Forme parossistiche o persistenti possono essere ricorrenti.
Epidemiologia
È il disturbo del ritmo cardiaco più comune, soprattutto negli anziani.
L' incidenza e la prevalenza della FA aumenta notevolmente con l'età:
- incidenza: meno di "un nuovo caso ogni mille all'anno" prima dei 40 anni , "cinque per mille all'anno" circa sessanta (aumento maggiore di un fattore 5) e "dal quindici al venti per mille all'anno" dopo gli 80 anni (incidenza moltiplicata per 20 tra i 40 e gli 80 anni);
- prevalenza: circa l'1% della popolazione prima dei 60 anni e circa il 10% o più dopo gli 80 anni (tenendo conto delle rispettive longevità degli uomini / donne in quest'ultima fascia di età). In tutto il mondo, la fibrillazione atriale colpisce più di 33 milioni di persone (dati del 2010, con una prevalenza maggiore in Nord America e minore in Asia) e la sua incidenza tende ad aumentare.
Fattori di rischio
Diverse patologie cardiache possono essere associate al verificarsi di fibrillazione atriale:
- Aumento cronico della pressione sanguigna nell'atrio sinistro, ad esempio secondario a stenosi mitralica o insufficienza mitralica
- La pressione sanguigna
- Lo scompenso cardiaco
- L' infarto del miocardio
- Dopo un intervento al cuore
Oltre alle patologie cardiache, cercheremo sistematicamente circostanze patologiche, acute o croniche, che favoriscano l'insorgenza della sindrome: ipertiroidismo , embolia polmonare , consumo acuto o cronico di alcol, apnea notturna, infezione acuta ( sepsi ), anomalie ioniche, ecc. .
Assunzione di alcuni narcotici ( cocaina e crack ), alcuni farmaci (tutti i neurostimolanti, simpaticomimetici ), trattamento del freddo, teofillina (per l'asma) o acido zoledronico (trattamento adiuvante per alcuni tipi di cancro o osteoporosi).
È anche noto che la presenza di un blocco atrioventricolare di primo grado quadruplica il rischio di sviluppare fibrillazione atriale.
Infine, ci sono fattori genetici che predispongono alla fibrillazione atriale. Diversi geni, indipendentemente da quelli che sono direttamente fattori di patologie cardiache, sono stati identificati come fattori di rischio indipendenti per la fibrillazione atriale: mutazione nel gene del peptide natriuretico atriale, SCN5A gene, KCNH2 gene, MYL4 gene o mutazione in un locus del cromosoma 4q25 .
Viene discusso il ruolo del fumo , con l'aumento del rischio di fibrillazione atriale che sembra essere piccolo.
Infine, i cardiologi sportivi sono anche consapevoli dell'esistenza di episodi di FA parossistica associati ad un'abitudine di allenamento intensa e molto regolare nell'endurance (ciclisti, maratoneti, fondisti, ecc.). Questo particolare contesto moltiplicherebbe il rischio di FA spontanea per due o tre:
- il rischio di FA idiopatica appare infatti correlato all'aumento del diametro e del volume dell'atrio sinistro (qui abbreviato come OG), modificazioni funzionali stesse legate al sovraccarico cronico di OG dovuto ad allenamenti intensi e regolari;
- il decondizionamento progressivo, ovvero la necessità di una pratica fisica regolare di resistenza di intensità molto limitata, potrebbe (ipotesi controversa) ridurre gradualmente questo rischio secondo alcuni autori;
- Diverse osservazioni cliniche suggeriscono che alcuni episodi di FA parossistica, in particolare quelli che colpiscono soggetti sovra-condizionati nella resistenza aerobica, potrebbero paradossalmente essere trattati con un esercizio fisico di intensità e durata adeguate.
Fisiopatologia
La normale contrazione cardiaca risulta da una depolarizzazione ciclica (inversione della polarità elettrica della membrana cellulare) di un gruppo di cellule situate a livello della parte superiore dell'atrio destro e che costituiscono il nodo del seno (o nodo seno -atriale - NSA) . Questa depolarizzazione si diffonde molto rapidamente (in meno di un decimo di secondo), dall'alto verso il basso e passo dopo passo, a tutte le cellule dei due atri, innescandone la contrazione quasi sincrona, oltre che in direzione del nodo. atrioventricolare (NAV). L'attivazione del NAV da parte dei potenziali d'azione dall'atrio a sua volta innescherà la contrazione di entrambi i ventricoli, ma in modo leggermente ritardato rispetto a quella degli atri. Come promemoria, la contrazione degli atri consente un riempimento aggiuntivo dei ventricoli (dell'ordine del 20-30% a seconda dell'età del soggetto), appena prima della sistole: questa è la cosiddetta fase di riempimento attivo .
Durante la fase di inizio della fibrillazione atriale (FA), compaiono loop retro della corrente di depolarizzazione (i cosiddetti circuiti di rientro ), che riattiveranno le prime fibre muscolari appena emergenti dal loro periodo refrattario, generando quindi un'attivazione elettrica inappropriata e desincronizzata di queste fibre. La generalizzazione di questo meccanismo a tutto il tessuto atriale porterà quindi alla fibrillazione degli atri. L'attivazione del NAV da parte di treni di potenziali d'azione desincronizzati avverrà quindi in modo anarchico, il NAV quindi trasmetterà ai ventricoli un'onda di depolarizzazione (tramite il raggio His ) di frequenza molto irregolare e molto spesso anormalmente veloce (ma non sempre): questo è il classico fenomeno della tachiaritmia . In questo fenomeno di inizio della FA, incriminiamo anche l'intervento dei cosiddetti focolai ectopici, centri di ipereccitabilità con una frequenza di scarica molto rapida. Questi focolai ectopici possono essere localizzati in molti punti diversi degli atri, ma principalmente a livello delle aperture delle vene polmonari nell'atrio sinistro. Questi due tipi di meccanismi potrebbero agire in modo più o meno sinergico nel fenomeno che innesca la fibrillazione. Infine, un'anomalia primaria o secondaria - ad esempio ad una malattia acuta o cronica - delle fibre degli atri, caratterizzata poi da un accorciamento patologico del loro periodo refrattario, accentuerà ulteriormente il meccanismo di rientro sopra descritto. A tal proposito, è stato dimostrato da numerosi autori che, in caso di fibrillazione atriale permanente, il periodo refrattario delle fibre atriali tende “naturalmente” ad accorciarsi gradualmente, rimodellamento tissutale permanente che di per sé contribuirà alla sostenibilità dell'atrio. fibra stato di fibrillazione. La naturale vocazione di AF è quindi quella di rafforzarsi in una sorta di "circolo vizioso". Si dice che "la FA provoca la FA", quindi se il trattamento medico non riesce a ridurre rapidamente lo stato di fibrillazione (mediante trattamento farmacologico), dopo un certo periodo di tempo diventa difficile la cardioversione , qualunque siano le conseguenze elettriche o farmacologiche significa usato.
Questa scomparsa della sincronizzazione della contrazione delle fibre muscolari atriali ha due tipi di conseguenze o rischi:
- conseguenze emodinamiche: gli atri diventeranno meccanicamente inefficaci: non si contraggono più (perdita della sistole fisiologica); si verifica quindi la scomparsa del riempimento ventricolare attivo al termine della sistole, con conseguente diminuzione meccanica della gittata ventricolare e quindi della gittata cardiaca . Inoltre, a causa della tachicardia più spesso associata alla fibrillazione atriale, anche il riempimento passivo dei ventricoli durante la diastole sarà limitato dalla significativa riduzione della durata diastolica;
- rischi embolici: l'assenza di contrazione atriale favorisce un certo ristagno del sangue negli atri, stato di stasi del sangue noto per favorire la comparsa di trombi (o trombi) per fenomeni di coagulazione spontanea (a livello del padiglione auricolare sinistro in particolare). In presenza di FA, e fino a quando non è stata eseguita la cardioversione, è quindi consigliabile somministrare un trattamento anticoagulante eparinico (in forma acuta) o sotto forma di antivitamina K (AVK) per FA irriducibile permanente. Se gli anticoagulanti sono controindicati, il trattamento con agenti antipiastrinici può costituire una soluzione alternativa per il trattamento della FA permanente (vedere i dettagli di seguito con la sezione “Trattamento”).
| Conduzione | ||
Ritmo sinusale 
|
Fibrillazione atriale 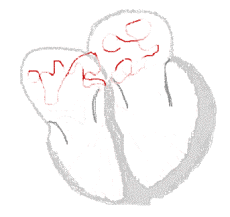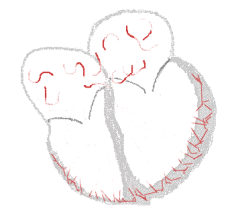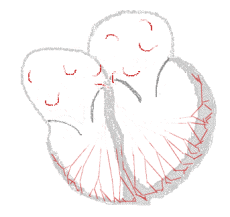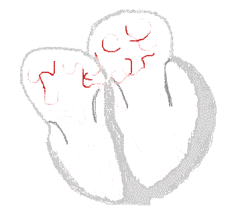
|
|
Il verificarsi di uno stato di fibrillazione atriale è generalmente favorito:
- quando l'atrio sinistro è dilatato (diametro maggiore di 5 cm sugli ultrasuoni);
- quando le fibre atriali sono soggette a un aumento permanente del livello di tiroxina o catecolamine .
Durante la fibrillazione atriale, la frequenza atriale può raggiungere i 300 battiti al minuto. A causa della presenza del nodo atrioventricolare , l'intero segnale elettrico atriale viene filtrato, determinando una marcata limitazione della frequenza cardiaca ventricolare basale. Il ventricolo poi batte con una frequenza molto più bassa rispetto agli atri, anche se rimane abbastanza veloce, permettendo così generalmente, grazie al trattamento farmacologico associato, una buona tolleranza della patologia da parte del paziente (in particolare a riposo).
Diagnostico
Sintomi
Il paziente può essere completamente asintomatico e la fibrillazione scoperta durante un elettrocardiografo di routine o eseguita per qualche altro motivo.
- Le palpitazioni sono talvolta percepite dal paziente come poco appariscenti, ma talvolta come molto irregolari.
- Il paziente può lamentare affaticamento ( astenia ), malessere ( svenimento ), mancanza di respiro ( dispnea ), sensazione di cedimento in alcuni casi.
- Infine, può lamentare dolore al petto , in particolare in caso di angina funzionale.
- Il questionario cerca un deficit neurologico transitorio (attacco ischemico transitorio ) o cronico ( ictus ), segno di una complicanza grave e urgente della fibrillazione atriale.
Esame fisico
- Il battito cardiaco è irregolare, più o meno rapido. La frequenza cardiaca deve, in questo caso, essere stimata mediante auscultazione cardiaca e non misurando solo il polso . In caso contrario, la cifra rilevata potrebbe essere errata per sottostima.
- Cerchiamo regolarmente segni di insufficienza cardiaca .
- Infine, stiamo cercando segni a favore di una particolare causa: ipertensione , soffio cardiaco , segni di ipertiroidismo , embolia polmonare , pericardite (attrito pericardico) ...
Test aggiuntivi
ECGQuesto esame è necessario per fare la diagnosi. Si nota l'assenza di attività atriale organizzata con scomparsa delle onde P a favore del tremolio della linea isoelettrica. La frequenza ventricolare (QRS) è irregolare. I QRS vanno bene (eccetto il blocco di branca preesistente). L'elettrocardiogramma consente anche in alcuni casi di indicare determinate cause.
La diagnosi a volte è meno facile poiché uno studio del 2007 mostra che il software di interpretazione dell'ECG computerizzato ignora questa diagnosi in quasi il 20% dei casi.
La diagnosi può essere effettuata anche su una registrazione elettrocardiografica prolungata ( holter cardiaco ).
L'aspetto a volte può essere confuso con quello del flutter atriale o della tachicardia atriale , soprattutto se la conduzione atrioventricolare è irregolare. Se l'aritmia è rapida e regolare, la linea isoelettrica non è visibile e può quindi essere erroneamente formulata una diagnosi di tachicardia giunzionale . È quindi importante avere una traccia di durata sufficiente per smascherare le irregolarità che segnano la fibrillazione. Nei rari casi litigiosi, un'iniezione di adenosina trifosfato consente di bloccare temporaneamente il nodo atrioventricolare, rendendo così possibile smascherare le oscillazioni irregolari della linea di base, indicative di fibrillazione atriale.
EcocardiografiaL' ecocardiografia permette di visualizzare il cuore e le sue cavità mediante tecnica ultrasonica. Permette così di individuare la causa di un'aritmia e di valutarne l'impatto sul muscolo cardiaco:
- studio delle valvole cardiache , ricerca di anomalie della valvola mitrale che possono indicare la causa dell'aritmia;
- studio delle camere cardiache: ricerca dell'ipertrofia ventricolare sinistra (LVH), un trombo dell'atrio sinistro, dilatazione atriale, quest'ultima forse causa dell'aritmia ma anche conseguenza di essa, soprattutto se vecchia;
- caratteristiche dell'insufficienza cardiaca (sistolica o diastolica), se presente.
Almeno :
- valutazione biologica standard, comprendente una valutazione della coagulazione , essendo probabile che venga prescritto un trattamento anticoagulante;
- Test TSH per l' ipertiroidismo .
Ulteriori esami da eseguire secondo necessità:
- radiografia del torace per valutare le dimensioni del cuore e cercare un sovraccarico vascolare indicativo di insufficienza cardiaca ;
- Cardiac Holter (registrazione ECG delle 24 ore) se l'aritmia è parossistica.
- Telemetria (registrazione continua dell'ECG durante il ricovero)
Evoluzione e complicazioni
La fibrillazione atriale è generalmente controllata con un trattamento appropriato. Tuttavia, la sua tendenza "naturale" è quella di evolversi verso la cronicità: da parossistica a diventare progressivamente persistente, poi permanente. Questa condizione cronica è potenzialmente la fonte di molteplici possibili complicazioni, che portano a un tasso di mortalità più elevato.
- aumento della mortalità cardiovascolare (rischio moltiplicato per 2 in media) e della mortalità complessiva;
- Accidenti tromboembolici: il rischio di accidente cerebrovascolare è in particolare moltiplicato per un fattore 5 in assenza di un adeguato trattamento anticoagulante o antiaggregante. Questo rischio può essere stimato sistematicamente calcolando un punteggio di rischio embolico ;
- insufficienza cardiaca da "cardiomiopatia ritmica";
- Malattia ritmica dell'atrio ('malattia del seno'): disfunzione del nodo del seno che è caratterizzata dall'alternanza di episodi iterativi di bradicardia (transizione al ritmo ventricolare lento) o, al contrario, fibrillazione parossistica, FA parossistica che può diventare permanente termine.
- complicanze iatrogene (secondarie a trattamenti farmacologici o medico-chirurgici);
- nel caso particolare (e molto raro) della sindrome di Wolff-Parkinson-White : un episodio di fibrillazione atriale a conduzione rapida parossistica espone un rischio maggiore di fibrillazione ventricolare e quindi di morte improvvisa .
La prognosi delle forme parossistiche e non parossistiche rimane dibattuta: le raccomandazioni americane stabiliscono che il rischio di tromboembolia è identico nelle due forme ma alcuni dati mostrano il carattere più peggiorativo delle forme non parossistiche.
Gestione della fibrillazione atriale
È stato oggetto di numerose pubblicazioni di raccomandazioni : l'ultima versione europea risale al 2020 e quelle, americane, del 2014, con un aggiornamento nel 2019.
L'esclusione di alcuni stimolanti (alcol e caffeina) può spesso aiutare a distanziare le crisi parossistiche. La dieta mediterranea combinata con l' integrazione di olio d'oliva può ridurre il rischio che si verifichi questo disturbo ritmico. Il trattamento medico si basa su diversi punti:
- riduzione della fibrillazione (farmaco o cardioversione), cioè per ottenere un ritorno a un ritmo sinusale , normale;
- ridurre il rischio di recidiva;
- rallentare la frequenza cardiaca durante l'aritmia, consentendo così una migliore tolleranza di quest'ultima;
- prevenzione delle complicanze emboliche soprattutto.
Riduzione della fibrillazione
Consiste in un ritorno al cosiddetto ritmo sinusale normale . Si chiama anche cardioversione .
Può essere ottenuto mediante la somministrazione di farmaci o mediante scosse elettriche esterne . In caso di fibrillazione atriale di durata inferiore a 48 ore, può essere tentata immediatamente, senza particolari precauzioni. Se la data di insorgenza è sconosciuta o antecedente, deve essere preceduta da un efficace trattamento anticoagulante per almeno 3 settimane, oppure dopo ecografia transesofagea di controllo finalizzata a verificare l'assenza di trombi formatisi negli atri.
La cardioversione appare tanto più redditizia dal punto di vista medico in quanto la fibrillazione è recente, risalente a meno di sei mesi. Il rischio di recidiva a breve termine della fibrillazione atriale sembra essere tanto più limitato in quanto lo stato di fibrillazione era molto breve e controllato fin dall'inizio, poiché non c'erano stati precedenti tentativi ripetuti e infruttuosi di riduzione e, naturalmente, non esiste la nozione di un già vecchia condizione patologica del cuore.
La riduzione del farmaco può essere ottenuta somministrando farmaci antiaritmici come l' amiodarone o la flecainide , per via orale o endovenosa. In alcuni casi, questa riduzione può essere effettuata dal paziente stesso in regime ambulatoriale (senza ricovero), mediante somministrazione orale di una singola dose di un antiaritmico all'esordio dei sintomi ( approccio pill-in-the-pocket ).
La riduzione elettrica ( defibrillazione ) viene eseguita in breve anestesia generale , erogando una scarica elettrica a breve termine al torace del paziente. Non dovrebbe essere prescritto un sovradosaggio di digitale durante la realizzazione dello shock.
Mantenere il ritmo sinusale
Dopo la riduzione, viene effettuato mediante prescrizione di farmaci antiaritmici per via orale (esempi di molecole utilizzabili: amiodarone , dronedarone , propafenone , disopiramide , sotalolo ( beta-bloccante con effetto stabilizzante di membrana - ASM), flecainide e chinidina ). Tuttavia, il tasso di recidiva rimane elevato.
La prescrizione di un trattamento farmacologico antiaritmico non è obbligatoria se si tratta di un primo attacco, di rapida risoluzione, con corretta tolleranza e assenza di cardiopatia sottostante.
La perdita di peso (negli obesi) può ridurre sostanzialmente il rischio di recidiva. Allo stesso modo, l'esercizio fisico aiuta a stabilizzare il ritmo.
Controllo della frequenza cardiaca
Quando i tentativi di riduzione non hanno avuto successo, o esiste una controindicazione alla riduzione, la frequenza cardiaca verrà rallentata per evitare la comparsa di sintomi debilitanti e scarsa tolleranza. Il semplice rallentamento dell'aritmia sarebbe più efficace, in termini di degenze ospedaliere e mortalità, che cercare di regolare il ritmo o prevenire il ripetersi del disturbo ritmico. Allo stesso modo, in caso di insufficienza cardiaca , un atteggiamento aggressivo finalizzato alla riduzione della fibrillazione e al mantenimento del ritmo sinusale con mezzi medicinali non risulta essere superiore in termini di morbilità e mortalità ed evoluzione nel tempo rispetto ad un atteggiamento che si accontenta di rallentare e controllare la frequenza cardiaca.
Possono essere utilizzati medicinali come beta-bloccanti , calcio -antagonisti bradicardici ( diltiazem e verapamil ), nonché digossina e, in misura minore, amiodarone , a causa dei suoi molteplici effetti collaterali a lungo termine.
L'obiettivo è mantenere la frequenza cardiaca a riposo al di sotto di 80 battiti al minuto, ma un controllo meno rigoroso (frequenza a riposo inferiore a 110 / min) sembra altrettanto efficace.
In caso di guasto, è possibile ottenere una "disconnessione" tra atri e ventricoli cardiaci mediante una tecnica a radiofrequenza che distruggerà il fascio di His . Questo metodo richiede il posizionamento di un pacemaker permanente.
Prevenzione della formazione di trombi nell'atrio
Quando il trattamento anticoagulante viene avviato come parte della prevenzione degli incidenti tromboembolici cerebrali, non è necessario organizzare un relè con un'eparina ( eparina non frazionata ), a differenza del trattamento della malattia tromboembolica venosa ( flebite o embolia polmonare ).
Come regola generale, la terapia anticoagulante viene continuata per almeno 1 mese dopo la riduzione e quindi interrotta se l'aritmia si è risolta ed è molto probabile che non si ripresenti.
Se l'aritmia persiste o se il mantenimento del ritmo sinusale appare incerto (fibrillazione atriale parossistica), il mantenimento dell'anticoagulazione deve essere discusso in base al rischio stimato di complicanze tromboemboliche . Nel 2001 è stato creato a questo scopo il punteggio CHADS2 , sigla per "Insufficienza cardiaca" (insufficienza cardiaca), "Ipertensione", "Età" (oltre 75 anni), "Diabete" e "Ictus" (storia di accidente vascolare). -cerebrale). La presenza di ogni elemento conta come un punto, ad eccezione dell'ultimo (incidente neurologico), conta come due punti (spiegando il “2” nel nome del punteggio). Questo punteggio è correlato al rischio di complicanze trombotiche. Questo punteggio è stato completato nel 2010, chiamato CHA2DS2-VASc , includendo altri criteri: sesso femminile, presenza di malattie vascolari e un'età intermedia (tra 65-75 anni). In pratica, un punteggio di 1 o 0 indica un punteggio basso e l'assenza della necessità di un trattamento anticoagulante. In caso di significativa malattia della valvola mitrale ( stenosi mitralica o insufficienza mitralica ), il rischio di trombosi è elevato, indipendentemente dal punteggio CHADS2 ed è indicato il trattamento anticoagulante. Il rischio varia anche a seconda del tipo di fibrillazione: è più importante se quest'ultima è permanente o persistente che se è solo parossistica. Allo stesso modo, non è chiaro se il rischio aumenti oltre una soglia ("carico di fibrillazione atriale") o se questo aumento del rischio sia continuo con la durata dell'aritmia.
In alcuni casi, il rischio del trattamento anticoagulante sembra essere maggiore del beneficio atteso; si preferisce quindi utilizzare agenti antipiastrinici : essenzialmente l' aspirina . Quest'ultima molecola ha mostrato una certa efficacia nella prevenzione degli incidenti embolici, ma in misura significativamente inferiore rispetto al trattamento anticoagulante. L'aggiunta di clopidogrel riduce significativamente il rischio vascolare ma aumenta il rischio di sanguinamento.
Lo ximelagatran , un inibitore della trombina , sarebbe efficace almeno quanto la vitamina K, ma il suo sviluppo è stato interrotto a causa degli effetti collaterali del fegato. Un'altra molecola dello stesso tipo, il dabigatran , sembra promettente con un'efficacia almeno paragonabile agli antivitaminici K e un minor rischio di sanguinamento. Altre molecole della classe degli inibitori del fattore Xa come rivaroxaban e apixaban hanno risultati equivalenti. Questi farmaci hanno il vantaggio di non richiedere un monitoraggio regolare dell'INR mediante ripetuti prelievi di sangue. I loro svantaggi sono l'assenza di un antidoto (ma sono in fase di sviluppo) in caso di sanguinamento (ma la breve emivita delle molecole considerate in linea di principio limita questo rischio) nonché il loro costo non trascurabile.
Uno dei problemi principali con questo tipo di trattamento, qualunque esso sia, è la stima empirica del rischio di sanguinamento. Può essere aiutato calcolando un punteggio HAS-BLED sulla base di diversi criteri: ipertensione arteriosa non controllata (1), insufficienza renale (1) o epatica (1), storia di ictus (1), storia di sanguinamento (1), INR instabile (1), età superiore a 65 anni, consumo di droghe (1) o alcol (1). Questo punteggio è 9. È l'acronimo di " ipertensione, funzionalità renale o epatica anormale, ictus, sanguinamento, Labile INR, anziani, droghe o alcol " . Va notato, tuttavia, che alcuni criteri di rischio emorragico sono gli stessi di quelli per il rischio di incidente embolico. Un punteggio HAS-BLED elevato non controindica la prescrizione di AVK, tutto dipende dal rapporto rischio-beneficio. I pazienti con un punteggio HAS-BLED elevato devono essere monitorati più attentamente se vengono trattati.
Un'alternativa, in caso di controindicazione agli anticoagulanti, è la chiusura del padiglione auricolare sinistro , una piccola tasca nel vicolo cieco dell'atrio sinistro dove si formano più frequentemente i trombi . Questa tecnica viene eseguita mediante cateterizzazione transettale (passaggio nell'atrio sinistro attraversando il setto interatriale), sotto fluoroscopia e controllo mediante ecografia transesofagea in un paziente in anestesia generale. Conduce all'installazione di un dispositivo che consente di occludere il padiglione auricolare. Fornisce risultati equivalenti agli antivitaminici K.
Trattamento della causa
Se è stata determinata una causa, trattare quest'ultima, quando possibile, è spesso il modo più semplice per trattare in modo permanente l'aritmia: trattamento dell'ipertiroidismo , chirurgia valvolare, ecc.
Tecniche ablative
La maggior parte delle fibrillazioni atriali ha origine da focolai di attivazione situati a livello di arrivo delle vene polmonari nell'atrio sinistro: l'isolamento elettrico delle vene polmonari per via endocavitaria (ablazione a radiofrequenza) consente di ridurre in modo molto apprezzabile il rischio di recidiva rispetto al trattamento antiaritmico convenzionale ed è stato praticato dalla fine degli anni '90 . Tuttavia, questa è una tecnica lunga e complessa (che richiede un catetere speciale da far passare nell'atrio sinistro passando per il setto interatriale: cateterizzazione trans-settale), con un rischio di complicazioni leggermente maggiori. Del 5% con, principalmente, restringimento delle vene polmonari e dei versamenti pericardici compressivi ( tamponamento ). Il rischio embolico rimane controverso dopo la procedura ed è generalmente raccomandato che gli anticoagulanti vengano continuati per alcuni mesi. Infine, la ricorrenza dell'aritmia è una possibilità frequente, anche a lungo termine, che può portare ad un nuovo intervento. Non è quindi possibile, in queste condizioni, parlare di "guarigione" .
Queste tecniche sono attualmente utilizzate principalmente in caso di fibrillazione atriale ricorrente che è scarsamente tollerata nonostante un trattamento antiaritmico ottimale. Tuttavia, possono essere discussi come un'opzione di prima linea in alcuni casi (AC / AF parossistica nei cuori sani, specialmente nei soggetti sportivi, o cardiomiopatia ritmica). Il suo utilizzo nello scompenso cardiaco sembra essere più interessante per il comfort dei pazienti interessati.
Note e riferimenti
- http://www.sfcardio.fr/seignement/cardiologues-en-formation/documents-de-travail/cardiologie/ p. 168
- " Sapevi che la fibrillazione atriale (FA) è un'epidemia emergente del nuovo millennio?" » , Sulla cardiologia pratica ,19 settembre 2019(accesso 14 ottobre 2020 )
- " Fibrillazione atriale: l'epidemia del secolo? » , Sulla cardiologia pratica ,28 marzo 2017(accesso 14 ottobre 2020 )
- Henri Kulbertus e Patrizio Lancellotti , “ La fibrillazione atriale: un'epidemia della terza età? » , Su Revue Médicale de Liège ,2014( ISSN 0370-629X , accesso 14 ottobre 2020 )
- J.-M. Davy e F. Roubille , " La fibrillazione atriale nel 2010: un peso crescente sulla morbilità e mortalità cardiovascolare " , su Annales de Cardiologie et d'Angéiologie ,dicembre 2010( DOI 10.1016 / S0003-3928 (10) 70002-0 , accesso 14 ottobre 2020 ) , S4 - S13
- Cushny AR, Edmunds CW, Irregolarità parossistica del cuore e fibrillazione auricolare , In: Bulloch W, ed. Studi in patologia. Aberdeen, Scozia: Università di Aberdeen, 1906: 95-110
- Einthoven W. Il telecardiogramma. Arch Int Physiol 1906; 4: 132-164
- Lewis T, Fibrillazione auricolare: una condizione clinica comune , BMJ, 1909; 2: 1528-1528
- Kirchof P, Benussi S et al. "Linee guida ESC 2016 per la gestione della fibrillazione atriale sviluppate in collaborazione con EACTS". Eur Heart J. 2016. doi: 10.1093 / eurheartj / ehw210. Imminente.
- (in) Furberg CD, Psaty BM, Manolio TA, Gardin JM, Smith VE Rautaharju PM Prevalence of atrial fibrillation in soggetti anziani (the Cardiovascular Health Study) , Am J Cardiol 1994; 74: 236-241
- (en) Miyasaka Y, Barnes ME, Gersh BJ et al. Tendenze secolari nell'incidenza della fibrillazione atriale nella contea di Olmsted, Minnesota, dal 1980 al 2000 e implicazioni sulle proiezioni per la prevalenza futura , Circulation, 2006; 114: 119-125
- (en) Chugh SS Havmoeller R, K Narayana et al. Epidemiologia mondiale della fibrillazione atriale: a Global Burden of Disease 2010 Study Circulation . 2014; 129: 837–847
- Larsson SC, Drca N, Wolk A, Consumo di alcol e rischio di fibrillazione atriale: uno studio prospettico e una meta-analisi dose-risposta , J Am Coll Cardiol, 2014; 64: 281-289
- Kunal Pradip Verma e Michael Wong , " Fibrillazione atriale " , Australian Journal of General Practice , vol. 48, n o 10,ottobre 2019, p. 694-699 ( ISSN 2208-7958 , PMID 31569325 , DOI 10.31128 / AJGP-12-18-4787 , letto online , accesso 14 novembre 2020 )
- (en) Cheng S, Keyes MJ, Larson MG , et al. " Risultati a lungo termine in individui con intervallo PR prolungato o blocco atrioventricolare di primo grado " JAMA , 2009; 301: 2571–7
- (in) Fox CS, Parise H, D'Agostino RB Sr et al. " La fibrillazione atriale genitoriale come fattore di rischio per la fibrillazione atriale nella prole " JAMA . 2004; 291: 2851-2855.
- (en) Hodgson-Zingman DM, Karst ML, Zingman LV et al. Mutazione frameshift del peptide natriuretico atriale nella fibrillazione atriale familiare , N Engl J Med, 2008; 359: 158-165
- Olson TM, Michels VV, Ballew JD et al. Mutazioni del canale del sodio e suscettibilità allo scompenso cardiaco e alla fibrillazione atriale , JAMA, 2005; 293: 447-454.
- Sinner MF, Pfeufer A, Akyol M et al. La variante KCNH2-K897T del canale IKr non sinonimo è associata alla fibrillazione atriale: risultati di un'analisi sistematica basata sul gene candidato di KCNH2 (HERG) , Eur Heart J, 2008; 29: 907–914
- Gudbjartsson DF, Helgason H, Gudjonsson SA et al. Sequenziamento dell'intero genoma su larga scala della popolazione islandese , Nat Genet, 2015; 47: 435-444
- Gudbjartsson DF, Arnar DO, Helgadottir A et al. Varianti che conferiscono il rischio di fibrillazione atriale sul cromosoma 4q25 , Nature, 2007; 448: 353-357
- (en) Kaab S, Darbar D, van NC et al. Replicazione su larga scala e meta-analisi di varianti sul cromosoma 4q25 associato a fibrillazione atriale , Eur Heart J, 2009; 30: 813-19
- Zhu W, Yuan P, Shen Y, Wan R, Hong K, Associazione del fumo con rischio di fibrillazione atriale incidente: una meta-analisi di studi prospettici , Int J Cardiol, 2016; 218: 259-66
- (in) Molina L, Mont L, J Marrugat, Berruezo A, Brugada J, J Bruguera, Rebato C Elosua R. " Pratica sportiva di resistenza a lungo termine Aumenta l'incidenza della fibrillazione atriale solitaria negli uomini: uno studio di follow-up » Europace . 2008 maggio; 10 (5): 618-23
- (in) Mozaffarian D, Furberg CD, Psaty BM, Siscovick D. [Attività fisica e incidenza della fibrillazione atriale negli anziani: lo studio sulla salute cardiovascolare. ], Circolazione. 19 agosto 2008; 118 (8): 800-7
- (it) Ragozzino W, Snyder J, Nayak. [ Auto-cardioversione della fibrillazione atriale solitaria parossistica con esercizio ], N Engl J Med, 2002; 347,25: 2085
- (en) The Heuzey JY, Copy X, Henry P et al. [ Meccanismi di fibrillazione atriale. ], Presse Med. 6 aprile 1996; 25 (12): 590-4. Revisione
- (it) Mant J, Fitzmaurice DA, Hobbs FDR e altri. Precisione della diagnosi della fibrillazione atriale sull'elettrocardiogramma da parte di medici di base e software diagnostico interpretativo: analisi dei dati dallo screening per la fibrillazione atriale nello studio sugli anziani (SAFE) , BMJ, 2007; 335: 380-2
- ( entra ) Wolf PA, Abbott RD, Kannel WB. Fibrillazione atriale come fattore di rischio indipendente per l'ictus: the Framingham Study , Stroke, 1991; 22: 983-988
- gennaio CT, Wann LS, Alpert JS et al. 2014 Linee guida AHA / ACC / HRS per la gestione dei pazienti con fibrillazione atriale: un rapporto dell'American College of Cardiology / American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society , JACC, 2014; 64: e1 - e76
- Ganesan AN, Chew DP, Hartshorne T et al. L'impatto del tipo di fibrillazione atriale sul rischio di tromboembolia, mortalità e sanguinamento: una revisione sistematica e una meta-analisi , Eur Heart J, 2016; 37: 1591-1602
- Hindricks G, Potpara T, Dagres N et al. Linee guida 2020 ESC per la diagnosi e la gestione della fibrillazione atriale sviluppate in collaborazione con la European Association for Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnostic and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the contributo speciale della European Heart Rhythm Association (EHRA) dell'ESC , Europ Heart J, 2021; 42: 373-498
- Gennaio CT, Wann LS, Calkins H et al. Aggiornamento mirato AHA / ACC / HRS 2019 delle linee guida 2014 AHA / ACC / HRS per la gestione dei pazienti con fibrillazione atriale: un rapporto della task force dell'American College of Cardiology / American Heart Association sulle linee guida di pratica clinica e della Heart Rhythm Society in Collaborazione con la Society of Thoracic Surgeons , Circulation, 2019; 140: e125 - e151
- Martínez-González MA, Toledo E, Arós F et al. Il consumo di olio extravergine di oliva riduce il rischio di fibrillazione atriale: The PREDIMED (Prevención con Dieta Mediterránea) Trial , Circulation, 2014; 130: 18-26
- Linee guida per la gestione della fibrillazione atriale: The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC) , Eur Heart J, 2010; 31: 2369-2429
- Frick M, Frykman V, Jensen-Urstad M et al. Fattori che predicono la percentuale di successo e la recidiva della fibrillazione atriale dopo la prima cardioversione elettrica in pazienti con fibrillazione atriale persistente , Clin Cardiol, 2001; 24: 238–244
- Paolo Alboni, MD, Giovanni L. Botto, MD et al. Trattamento ambulatoriale della fibrillazione atriale a insorgenza recente con l'approccio "pill-in-the-pocket" , N Engl J Med 2004; 351: 2384-2391.
- Hohnloser SH, Crijns HJ, van Eickels M et al. ATHENA Investigators, Effect of dronedarone on cardiovascular events in atrial fibrillation , N Engl J Med, 2009; 360: 668-78
- Pathak RK, Middeldorp ME, Meredith M et al. Effetto a lungo termine della gestione del peso diretta all'obiettivo in una coorte di fibrillazione atriale: uno studio di follow-up a lungo termine (LEGACY) , J Am Coll Cardiol; 2015; 65: 2159-2169
- Malmo V, Nes BM, Amundsen BH, Tjonna AE, Stoylen A, Rossvoll O, Wisloff U, Loennechen JP, L'allenamento a intervalli aerobici riduce il carico della fibrillazione atriale a breve termine: uno studio randomizzato , Circulation, 2016; 133: 466 –473
- (in) Gli investigatori AFFIRM, Un confronto tra controllo della frequenza e controllo del ritmo in pazienti con fibrillazione atriale , N Engl J Med 2002; 34: 1825–1833
- (in) Roy D, Talajic M, Nattel S et al. [358: 2667-2677 Controllo del ritmo contro controllo della frequenza per la fibrillazione atriale e l'insufficienza cardiaca ], N Eng J Med, 2008; 358: 2667-2677
- Van Gelder IC, Groenveld HF, Crijns HJ et al. Indulgente rispetto al controllo della frequenza rigoroso nei pazienti con fibrillazione atriale , N Engl J Med, 201; 362: 1363-1373
- Wigle P, Hein B, Bloomfield HE, Tubb M, Doherty M. Linee guida aggiornate sull'anticoagulazione ambulatoriale , Am Fam Physician, 15 aprile 2013; 87 (8): 556-66. PubMed .
- Gage BF, Waterman AD, Shannon W, Boechler M, Rich MW, Radford MJ, Validation of clinical classification scheme for predicing stroke: results from the National Registry of Atrial Fibrillation , JAMA, 2001; 285: 2864-2870
- (in) Lip GY, Nieuwlaat R Pisters R, Lane DA, Crijns HJ, " Raffinazione della stratificazione del rischio clinico per la previsione di ictus e tromboembolia nella fibrillazione atriale utilizzando un nuovo approccio basato sui fattori di rischio: il sondaggio Euro Heart è la fibrillazione atriale " Petto . 2010; 137: 263-272
- (in) Steinberg BA, Hellkamp AS Lokhnygina Y et al. " Rischio più elevato di morte e ictus nei pazienti con persistente vs. parossistica Fibrillazione atriale: i risultati dal razzo-AF Trial " Eur Cuore J . 2015; 36: 288-296
- (en) Vanassche T Lauw MN, Eikelboom JW et al. " Il rischio di ictus ischemico modello selon della fibrillazione atriale: analisi di 6563 pazienti trattati con aspirina in ACTIVE-A e AVERROES" Eur Cuore J . 2015; 36: 281-288.
- Chen LY, Chung MK, Allen LA et al. Carico della fibrillazione atriale: andare oltre la fibrillazione atriale come entità binaria: una dichiarazione scientifica dell'American Heart Association , Circulation, 2018; 137: e623-e644
- (it) Hart RG, Pearce LA, Aguilar MI, Meta-analisi: terapia antitrombotica per prevenire l'ictus nei pazienti che hanno fibrillazione atriale non valvolare , Ann Int Med 2007: 146: 857-867
- (in) The ACTIVE Investigators, Effetto del clopidogrel aggiunto all'aspirina in pazienti con fibrillazione atriale , N Engl J Med 2009; 360: 2066-2078
- (it) Connolly SJ, Ezekowitz MD, Yusuf S et al. Dabigatran versus warfarin in pazienti con fibrillazione atriale , N Eng J Med, 2009; 361: 1139-1151
- Mahaffey KW, Fox KAA, Rivaroxaban Inibizione orale diretta del fattore Xa una volta al giorno Rispetto all'antagonismo della vitamina K per la prevenzione dell'ictus e alla prova di embolia nella fibrillazione atriale
- Granger BC, Alexander JH, McMurray J JV et al. per ARISTOTLE Committees and Investigators, Apixaban versus Warfarin in pazienti con fibrillazione atriale , N Engl J Med, 2011 (10.1056 / NEJMoa1107039)
- (in) Pisters R, Lane DA, Nieuwlaat R to your CB, Crijns HJ, Lip GY, " A novel user-friendly score (HAS-BLED) to for Assessment 1-year risk of major bleeding in pazienti with atrial fibrillation: the Euro Heart Survey » Chest . 2010; 138: 1093-1100
- (in) Stoddard MF Dawkins PR, Prince CR Ammash NM " Trombi dell'appendice atriale sinistra non è raro nei pazienti con fibrillazione atriale acuta e recenti eventi embolici: uno studio ecocardiografico transesofageo " J Am Coll Cardiol 1995; 25: 452-459
- (en) Reddy VY, Doshi SK, H Sievert et al. " Chiusura percutanea dell'appendice atriale sinistra per la profilassi dell'ictus in pazienti con fibrillazione atriale: follow-up di 2,3 anni dello studio PROTECT AF (Watchman Left Atrial Appendage System for Embolic Protection in Patients With Atrial Fibrillation) " Circulation . 2013; 127: 720-729
- (en) Haissaguerre M, Jais P, Shah DC et als. Inizio spontaneo della fibrillazione atriale da battiti ectopici originati nelle vene polmonari , N Engl J Med, 1998; 339: 659-66
- (en) Pappone C, Augello G, S Sala et al. " Uno studio randomizzato di ablazione della vena polmonare circonferenziale rispetto alla terapia farmacologica antiaritmica nella fibrillazione atriale parossistica: lo studio APAF " J Am Coll Cardiol . 2006; 48: 2340-7
- (a) Cappato R, Calkins H, Chen SA et al. Indagine mondiale sui metodi, l'efficacia e la sicurezza dell'ablazione transcatetere per la fibrillazione atriale umana , Circulation, 2005; 111: 1100-5
- (en) Calkins H, Brugada J, Packer DL, Cappato R, Chen S, Crijns HJ, et al. HRS / EHRA / ECAS Dichiarazione di consenso degli esperti sull'ablazione chirurgica e catetere della fibrillazione atriale: raccomandazioni per il personale, politica, procedure e follow-up. Un rapporto della Task Force della Heart Rhythm Society (HRS) sull'ablazione chirurgica e catetere della fibrillazione atriale , Heart Rhythm, 2007; 4: 816-61
- (in) Calkins H, Ulteriori informazioni sulla tecnica e sui risultati dell'ablazione transcatetere "curativa" della fibrillazione atriale , Aritmia Electrophysiol Circ 2008; 1: 238-239
- (en) Natale A, Raviele A, Arentz T et al. Documento di consenso internazionale di Venice Chart sull'ablazione della fibrillazione atriale , J Cardiovasc Electrophysiol, 2007; 18: 560-80
- (en) Khan MN, Jaïs P, Cummings J et al. Isolamento della vena polmonare per fibrillazione atriale in pazienti con insufficienza cardiaca , New Eng J Med, 2008; 359: 1778-1785