Virus dengue
Virus dengue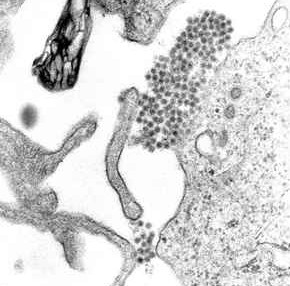 Microscopia elettronica a trasmissione che mostra i virioni del virus della dengue
Microscopia elettronica a trasmissione che mostra i virioni del virus della dengue
| genere | Virus |
|---|---|
| Campo | Riboviria |
| Famiglia | Flaviviridae |
| Genere | Flavivirus |
ICTV
Il virus della dengue (DENV) è un virus RNA a catena singola di polarità positiva (gruppo IV della classificazione di Baltimora ) appartenente al genere flavivirus . In esseri umani , provoca una malattia tropicale , dengue , che di solito è mite, con sintomi simili sindrome influenzale con dolori articolari , ma che può essere complicata da febbre emorragica e shock settico , una cosiddetta grave forma di dengue che può portare alla morte.
Sono noti cinque diversi sierotipi di virus dengue, da DENV-1 a DENV-5, sebbene la maggior parte delle fonti attualmente si attenga ai primi quattro. In realtà sarebbe più un continuum di tipi di virus che una giustapposizione discreta di sierotipi distinti. Oltre alla varietà di sintomi, non molto specifici, prodotti da questa diversità di virus, la diagnosi di dengue è resa difficile dall'esistenza di coinfezioni e dall'assenza di test rapidi che permettano di identificare il virus Zika e il virus chikungunya .
Inoculato all'uomo attraverso la puntura di zanzare , soprattutto Aedes aegypti e, in misura minore, Aedes albopictus , il virus della dengue è cresciuto significativamente dall'inizio del XXI ° secolo , diventando alla fine del 2010s uno dei arbovirus in zanzare più diffusa Sul pianeta, con 390 milioni di casi di dengue all'anno, 96 milioni hanno sintomi lievi o gravi, mentre 3,9 miliardi di persone in 128 paesi sono esposte al virus.
Generale
Il virus dengue è la causa di due malattie che differiscono per gravità. C'è la forma lieve che è apparsa circa 200 anni fa e provoca febbre lieve. Esiste anche una forma più grave della malattia che causa febbre emorragica e che è stata identificata dopo la seconda guerra mondiale . Il virus della dengue si trova in Asia e in Sud America ed è trasmesso dalle zanzare della famiglia Aedes . Questa zanzara è diffusa nelle foreste e nei luoghi umidi, perché questi luoghi sono favorevoli alla sua riproduzione. Il virus della dengue è responsabile di 100 milioni di casi di febbre e 500.000 febbri emorragiche ogni anno. Di questo numero, circa 25.000 persone muoiono a causa di esso.
Tipi di virus
Il virus della dengue fa parte del genere Flavivirus (della famiglia "Flaviviridae") e può essere suddiviso in cinque diversi sierotipi DENV-1, DENV-2, DENV-3, DENV-4 e DENV-5. Questi cinque sierotipi hanno differenze nella composizione del loro genoma e dei loro antigeni di superficie. Una persona infetta da uno di questi virus ne è immune per tutta la vita ma non è protetta contro gli altri quattro sierotipi. Recenti ricerche hanno dimostrato che ogni sierotipo può essere suddiviso in genotipi a seconda di dove si trova il virus nel mondo e che ogni genotipo potrebbe essere suddiviso in intra-genotipo in base alle differenze nella composizione del genoma.
Genoma del virus
Il genoma del virus dengue è presente sotto forma di un singolo filamento di RNA di significato positivo, lungo circa 11 kilobasi . È composto da un unico frame di lettura aperto e contiene una regione non tradotta a ciascuna estremità: il 5'-UTR di circa 100 nucleotidi e il 3'-UTR di circa 400 nucleotidi. L'RNA codifica per una singola poliproteina , che viene scissa durante e dopo la sua traduzione in sette proteine non strutturali (NS1, NS2A, NS2B, NS3, NS4A, NS4B e NS5) e tre proteine strutturali (C, prM ed E). La proteina C è presente nel capside , la proteina prM è un precursore della proteina M che si trova nella membrana e la proteina E è il componente principale dell'involucro virale . Come altri virus a RNA, il genoma del virus dengue cambia costantemente a causa della RNA polimerasi RNA-dipendente che non ha alcun meccanismo di controllo degli errori durante la replicazione dell'RNA. Le numerose variazioni genetiche sono causate anche dalla rapida replicazione del virus e dalla grande quantità di virus presente nel mondo.
Il ciclo virale
L'ingresso del virus
Il virus dengue è un virus con involucro . Entra quindi nelle cellule bersaglio per fusione. Secondo il laboratorio dell'Istituto Leloir (a Buenos Aires in Argentina), l' RNA del virus della dengue assumerebbe una forma circolare non appena entra nella cellula infetta.
Il processo di fusione è controllato dalla proteina E che è la principale proteina dell'involucro. Ha un ruolo importante nelle proprietà fenotipiche e immunogeniche del virus. La proteina E ha diverse funzioni, incluso il riconoscimento delle cellule bersaglio che contengono clatrina sulla loro superficie. La proteina E contiene un peptide di fusione che è idrofobo e che si inserisce nel doppio strato lipidico della cellula bersaglio. Ne segue una serie di riarrangiamenti della proteina E, inclusa la sua trasformazione da dimero a trimero.
Questi cambiamenti consentono la fusione dell'involucro virale con il doppio strato cellulare. Dopo la sua fusione, il virus si trova in un endosoma all'interno della cellula ospite. Quando il pH dell'endosoma diminuisce, il virus può sfuggirlo e iniziare a replicarsi nel citoplasma.
Fase intracellulare
Dopo essere entrato nella cellula bersaglio, l'RNA virale viene tradotto in una poliproteina dai ribosomi della cellula ospite. La poliproteina viene scissa nei suoi componenti sopra menzionati, durante e dopo la sua traslazione a livello del reticolo endoplasmatico ruvido da una signalasi cellulare e una proteasi virale. La proteina C strutturale ha un ruolo importante nella traslocazione delle proteine virali nel reticolo endoplasmatico ruvido. La proteina del capside (C) è infatti legata al precursore della proteina M (prM) da un legame idrofobico che funge da segnale alle proteine virali per indirizzarle verso la membrana del reticolo endoplasmatico da interiorizzare lì nel suo lume. Dopo che il C-prM è entrato nel lume del reticolo endoplasmatico, il legame idrofobico viene scisso dalla proteasi virale NS3 / 2B che si trova nel citoplasma del reticolo endoplasmatico. La proteina C, che è composta da quattro eliche α, matura come risultato di questa scissione. Tre delle eliche α sono poste attorno al nucleo virale e la quarta, grazie ai residui basici, interagisce con l'RNA virale. Come risultato di questo assemblaggio di RNA capside, si verifica un'associazione tra prM ed E per formare un eterodimero. Successivamente, il capside (C), l'RNA, l'involucro (E) e il precursore delle proteine di membrana (prM) si assemblano in un complesso per formare virioni.
Rilascio di virus
Al rilascio dal virione, il precursore del prM viene scisso da una proteasi furinica a livello trans-Golgi. Il precursore prM forma quindi la proteina M, che si inserisce nell'involucro. Il frammento pr rimane in soluzione e viene escreto quando il virus esce dalla cellula ospite. Dopo questa scissione, si dice che il virione sia maturo. Il virione viaggia vicino al doppio strato lipidico della cellula ospite e germoglia per utilizzare questo doppio strato come involucro. Il ciclo poi si ripete.
Fattori di rischio
Il virus della dengue può causare sintomi più gravi con una seconda infezione. Gli anticorpi sviluppati durante un'infezione primaria possono facilitare successivamente l'infezione con un altro sierotipo di virus dengue. Questo fenomeno aumenta il numero di cellule infette e la carica virale. In particolare, il virus infetta quindi le cellule che trasportano un recettore Fc . Questa maggiore carica virale induce una maggiore secrezione di citochine, quindi una maggiore permeabilità vascolare. È in questo contesto che si manifesta la febbre emorragica dengue.
Vaccino
Il virus della dengue è il più letale di tutti i virus trasmessi dalle zanzare in tutto il mondo. Sono in corso ricerche per cercare di trovare una strategia che possa eliminare il virus. Ad esempio, recenti ricerche hanno dimostrato che inibendo la formazione di vescicole lipidiche, che il virus della dengue utilizza per uscire dall'apparato di Golgi , la replicazione del DENV è notevolmente ridotta. Altre ricerche tentano di modificare la proteina dell'involucro E per impedire l'ingresso del virus nella cellula ospite.
Nel 2015, la società Sanofi ha ottenuto l'approvazione dalle autorità sanitarie messicane per commercializzare un vaccino mirato ai quattro sierotipi del virus. Il vaccino viene quindi commercializzato in altri paesi, comprese le Filippine.
Nel 2018 il vaccino prodotto da Sanofi è stato interrotto nelle Filippine a seguito della morte di diversi bambini. Si sospetta che il vaccino mirato ai quattro sierotipi e con un tasso di immunizzazione parziale per ciascuno di essi, combinato con il fenomeno di facilitazione dell'infezione da parte degli anticorpi, abbia svolto un ruolo nelle complicanze osservate in questi bambini.
Sebbene il vaccino fosse consigliato solo per i bambini di età superiore ai 9 anni, alcuni ricercatori mettono in dubbio la serietà degli studi clinici preliminari e attribuiscono le complicazioni del vaccino alla negligenza da parte dei progettisti.
I ricercatori vogliono prendere di mira altre regioni del virus, con le quali non è possibile facilitare l'infezione. L'obiettivo è quello di ottenere un vaccino più sicuro, ottimizzando la quantità di anticorpi neutralizzanti ottenuti dopo la somministrazione e riducendo il rischio che l'ospite produca anticorpi facilitanti.
Note e riferimenti
- (in) " Tassonomia dei virus: versione 2018b " , ICTV , luglio 2018(visitato il 9 luglio 2019 ) .
- (en) Izabela A. Rodenhuis-Zybert, Jan Wilschut e Jolanda M. Smit , “ Dengue ciclo di vita del virus: fattori virali e di accoglienza modulante infettività ” , cellulari e molecolari Life Sciences , vol. 67, n o 16, agosto 2010, p. 2773-2786 ( PMID 20372965 , DOI 10.1007 / s00018-010-0357-z , leggi in linea )
- “ dengue e grave dengue ” , l'OMS , 15 aprile 2019(visitato il 4 agosto 2019 ) .
- (in) Dennis Normile , "Il nuovo sorprendente virus della dengue getta una chiave nel controllo delle malattie " , Science , vol. 342, n o 6157, 25 ottobre 2013, p. 415 ( PMID 24159024 , DOI 10.1126 / science.342.6157.415 , Bibcode 2013Sci ... 342..415N , leggi online )
- (en) Vivek Dhar Dwivedi, Indra Prasad Tripathi, Ramesh Chandra Tripathi, Shiv Bharadwaj e Sarad Kumar Mishra , “ la genomica, la proteomica e l'evoluzione del virus Dengue ” , Briefings nella genomica funzionale , vol. 16, n o 4, luglio 2017, p. 217-227 ( PMID 28073742 , DOI 10.1093 / bfgp / elw040 , leggi in linea )
- (a) Leah C.Katzelnick, Judith M. Fonville, Gregory D. Gromowski Jose Bustos Arriaga Angela Green, Sarah L. James, Louis Lau Magelda Montoya Chunling Wang, Laura A. VanBlargan Colin A. Russell, Hlaing Myat Thu, Theodore C. Pierson, Philippe Buchy, John G. Aaskov, Jorge L. Muñoz-Jordán, Nikos Vasilakis, Robert V. Gibbons, Robert B. Tesh, Albert DME Osterhaus, Ron AM Fouchier, Anna Durbin, Cameron P Simmons, Edward C. Holmes, Eva Harris, Stephen S. Whitehead e Derek J. Smith , "I virus della dengue si raggruppano antigenicamente ma non come sierotipi discreti " , Science , vol. 349, n o 6254, 18 settembre 2015, p. 1338-1343 ( PMID 26383952 , PMCID 4876809 , DOI 10.1126 / science.aac5017 , Bibcode 2015Sci ... 349.1338K , leggi online )
- (in) Chantal BF Vogels, Claudia Rückert, Sean M. Cavany, Alex T. Perkins, Gregory D. Ebel e Nathan D. Grubaugh , " Co-infezione e co-trasmissione da Arbovirus: un problema di salute pubblica trascurato? » , PLoS Biology , vol. 17, n o 1, gennaio 2019, Articolo n o e3000130 ( PMID 30668574 , PMCID 6,358,106 , DOI 10.1371 / journal.pbio.3000130 , leggi online )
- (a) Samir Bhatt, Peter W. Gething, Oliver J. Brady, Jane P.Messina, Andrew W. Farlow, Catherine L. Moyes, John Drake, John S. Brownstein, Anne G. Hoen, Osman Sankoh, Monica F Myers, Dylan B. George, Thomas Jaenisch, GR William Wint, Cameron P. Simmons, Thomas W. Scott, Jeremy J. Farrar e Simon I. Hay , " The global distribution and burden of dengue " , Nature , vol. 496, n o 7446, 25 aprile 2013, p. 504-507 ( PMID 23563266 , PMCID 3651993 , DOI 10.1038 / nature12060 , codice Bib 2013Natur.496..504B )
- (a) Oliver J. Brady, Peter W. Gething, Samir Bhatt, Jane P.Messina, John S. Brownstein, Anne G. Hoen, Catherine L. Moyes Andrew W. Farlow Thomas W. Scott Simon e I. Hay , " Raffinare i limiti spaziali globali della trasmissione del virus dengue mediante un consenso basato sull'evidenza " , PLoS Neglected Tropical Diseases , vol. 6, n o 8, Agosto 2012, e1760 ( PMID 22880140 , PMCID 3413714 , DOI 10.1371 / journal.pntd.0001760 , leggi online )
- (in) "Primo nuovo tipo di virus della dengue in 50 anni" Science / AAAS News
- Diego E. Alvarez , María F. Lodeiro , Silvio J. Ludueña e Lía I. Pietrasanta , " Le interazioni RNA-RNA a lungo raggio circolarizzano il genoma del virus dengue ", Journal of Virology , vol. 79, n o 11,Giugno 2005, p. 6631–6643 ( ISSN 0022-538X , PMID 15890901 , PMCID PMC1112138 , DOI 10.1128 / JVI.79.11.6631-6643.2005 , letto online , accesso 23 aprile 2018 )
- Maria G. Guzman , Mayling Alvarez e Scott B. Halstead , " Infezione secondaria come fattore di rischio per la febbre emorragica dengue / sindrome da shock dengue: una prospettiva storica e il ruolo del potenziamento dell'infezione anticorpo-dipendente ", Archives of Virology , vol. 158, n o 7,luglio 2013, p. 1445–1459 ( ISSN 1432-8798 , PMID 23471635 , DOI 10.1007 / s00705-013-1645-3 , letto online , accesso 26 marzo 2018 )
- (in) " La Dengvaxia di Sanofi ottiene l'approvazione in Messico per il primo vaccino contro la dengue al mondo " su firstwordpharma.com ,9 dicembre 2015(visitato il 10 dicembre 2015 )
- " Vaccination against dengue fever: the fiasco of Sanofi " , su Le Monde.fr (consultato il 26 marzo 2018 )
- Scott B. Halstead , "La Dengvaxia sensibilizza i sieronegativi alla malattia potenziata dal vaccino indipendentemente dall'età ", Vaccine , vol. 35, n o 47,7 novembre 2017, p. 6355-6358 ( ISSN 1873-2518 , PMID 29029938 , DOI 10.1016 / j.vaccine.2017.09.089 , letto online , accesso 26 marzo 2018 )
- Antonio L. In , F. Leonila In Mary Ann D. Lansang e Maria Asuncion A. Silvestre , "La controversia e il dibattito sono il vaccino contro la dengue - documento 1: revisione di un vaccino contro la dengue autorizzato: analisi di sottogruppi inappropriati e segnalazione selettiva a causa di danni nei programmi di vaccinazione di massa ", Journal of Clinical Epidemiology , vol. 95,marzo 2018, p. 137-139 ( ISSN 1878-5921 , PMID 29180056 , DOI 10.1016 / j.jclinepi.2017.11.019 , letto online , accesso 26 marzo 2018 )
- Wen-Yang Tsai , Hong-En Lin e Wei-Kung Wang , " Complexity of Human Antibody Response to Dengue Virus: Implication for Vaccine Development ", Frontiers in Microbiology , vol. 8,2017, p. 1372 ( ISSN 1664-302X , PMID 28775720 , PMCID PMC5517401 , DOI 10.3389 / fmicb.2017.01372 , letto online , accesso 26 marzo 2018 )
Vedi anche
Articoli Correlati
link esterno
Bibliografia
- ( fr ) Marcello M. Samsa et al. " La proteina del capside del virus della dengue usurpa le goccioline di lipidi per la formazione di paricole virali " PLoS Pathog. Ottobre 2009
- ( fr ) Alberto A Amarilla et al. "Diversità genetica della proteina E del virus della dengue di tipo 3" Journal of General Virology . 2009; 6: 113
- ( fr ) Aaron G. Schmidt et al. " Gli inibitori peptidici dell'ingresso del virus dengue prendono di mira un intermedio della fusione in fase avanzata " PLoS Pathog. 2010 aprile
- ( fr ) Osmali Osman et al. "Caratterizzazione genetica del virus della dengue di tipo 1 isolato in Brunei nel 2005-2006" Journal of General Virology 90. 2009
- (en) Pei-Gang Wang et al. PLoS Pathog " Efficiente assemblaggio e secrezione di particelle subvirali ricombinanti dei quattro sierotipi di dengue " . Dicembre 2009