Granulomatosi eosinofila con poliangioite
Sindrome di Churg-Strausso
granulomatosi eosinofila con poliangioite
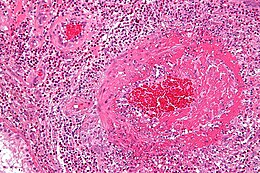 Sezione istologica di vasculite eosinofila associata alla sindrome di Churg-Strauss ( colorazione con ematossilina ed eosina )
Sezione istologica di vasculite eosinofila associata alla sindrome di Churg-Strauss ( colorazione con ematossilina ed eosina )
| Specialità | Immunologia e reumatologia |
|---|
| ICD - 10 | M30.1 |
|---|---|
| CIM - 9 | 446.4 |
| Malattie DB | 2685 |
| eMedicine | 1083013 e 1178795 |
| eMedicine | med / 2926 derm / 78 neuro / 501 |
| Maglia | D015267 |
| Sintomi | Sanguinamento ed emorragia digestiva |
| Farmaco | Mepolizumab |
| Paziente del Regno Unito | Sindrome di Churg-Strauss |
La granulomatosi con poliangite eosinofila o EGPA ( Granulomatosi eosinofila inglese con poliangite ), precedentemente nota come sindrome di Churg-Strauss , una forma di vasculite sistemica riferita a un gruppo eterogeneo di disturbi caratterizzati dalla distruzione dell'infiammazione dei vasi sanguigni .
Entrambe le parti ( arteriose e venose ) del sistema sanguigno possono essere interessate.
Epidemiologia
La granulomatosi eosinofila con poliangioite è molto rara e può colpire persone di età diverse, principalmente tra i 40 ei 45 anni. Esiste un rapporto maschi-femmine pari a 1. In Francia si verifica con una frequenza da 2 a 7 persone su 10 milioni di adulti nella popolazione generale.
Ma questa prevalenza sembra aumentare a 64 ⁄ 100.000 nei pazienti asmatici trattati, indipendentemente dai farmaci utilizzati, a testimonianza del particolare terreno su cui si sviluppa questa condizione. .
Patogenesi
La patogenesi della granulomatosi eosinofila con poliangioite rimane enigmatica. È molto probabilmente una malattia autoimmune .
Tuttavia, è molto probabile che il primo evento patogeno sia una risposta infiammatoria allergica dopo l'esposizione del sistema respiratorio a un antigene inalato, poiché l' asma è un costituente della sindrome. Rappresenta quindi una prima manifestazione clinica nella stragrande maggioranza dei casi.
L' infiammazione allergica gioca un ruolo importante nella fase della vasculite, con aumento della produzione e attivazione di un tipo di globuli bianchi: gli eosinofili.
C'è un coinvolgimento genetico. Pertanto, la malattia è più frequente nel caso del gruppo HLA -DRB4.
La sindrome di Churg-Strauss è anche vasculite associata ad anticorpi antineutrofili citoplasmatici (p-ANCA) in circa la metà dei casi.
Anatomia patologica
La granulomatosi eosinofila con poliangite è una vasculite necrotizzante che colpisce le piccole arterie e le vene con lesioni. Vale a dire, l'infiammazione dei vasi provoca l'ispessimento e l'indebolimento delle pareti. Al contrario, si può creare una stenosi (restringimento dei vasi). Il flusso sanguigno è quindi disturbato, avendo difficoltà a passare in quantità sufficiente. Diversi organi sono quindi in ischemia (interrompendo il passaggio del sangue). Questo può essere temporaneo o permanente, a seconda della gravità del sistema interessato.
Come accennato in precedenza, organi diversi possono contenere anche un surplus di cellule polinucleari eosinofile. Questi globuli bianchi si raccolgono nei granulomi e quindi provocano una reazione infiammatoria anormale. I granulomi extra-vascolari sono molto caratteristici dell'angite (infiammazione) di Churg e di Strauss, ma non sono né costanti né patognomonici.
Eventi
La sindrome di Churg-Strauss di solito progredisce in tre fasi:
- l'insorgenza di asma rapidamente dipendente da corticosteroidi in tre quarti dei pazienti;
- l' eosinofilia sangue e tessuti;
- vasculite sistemica che compare in media 9 anni dopo l'inizio dell'asma.
Il coinvolgimento sistemico si manifesta rapidamente, la gravità clinica è subito evidente, con segni generali marcati:
Manifestazioni pleuropolmonari
Nella maggior parte dei casi, l'angite sistemica è preceduta da un'asma forte, dipendente dai corticosteroidi, che inizia relativamente tardi, intorno ai 30 anni. Nel 38-70% dei casi presenta un'anomalia alla RX torace . Queste sono generalmente opacità alveolari non organizzate localizzate nelle periferie polmonari. lo scanner toracico rileva gli stessi tipi di anomalie come opacità del vetro smerigliato, ispessimento pleurico o noduli centrolobulari.
Manifestazioni neurologiche
La neuropatia periferica è la più comune e molto suggestiva della diagnosi. Negli arti inferiori, il coinvolgimento più caratteristico è quello del nervo sciatico popliteo esterno nel 65,6% dei casi e, in misura minore, del nervo sciatico popliteo interno , entrambi localizzati a livello del ginocchio.
Negli arti superiori, potrebbe essere un danno al nervo mediano . Il coinvolgimento di diversi nervi ( multineurite ) è precoce nel corso della sindrome di Churg-Strauss. È un motore sensitivo, di rapida installazione, perfino brutale.
La vasculite dei piccoli vasi crea un danno ischemico ai nervi periferici. Gli impulsi nervosi, chiamati anche potenziali d'azione, motori e sensoriali, sono quindi assenti o ridotti. Le neuropatie periferiche si diffondono a seguito di focolai successivi, la loro insorgenza è inaspettata e le manifestazioni allergiche spesso precedono l'inizio del deficit motorio. La loro regressione è lenta e può estendersi da 12 a 18 mesi, mentre i disturbi motori sono completamente scomparsi.
Manifestazioni cutanee
Osserviamo varie e varie manifestazioni cutanee abbastanza frequenti nel 40-70% dei casi, come porpora vascolare, noduli sottocutanei rossi o violacei su gomiti, dita e cuoio capelluto.
Eventi cardiaci
Le manifestazioni cardiache compaiono nel 35% dei casi, come infiammazione del pericardio o infiammazione del miocardio
Manifestazioni otorinolaringee
Le manifestazioni otorinolaringee sono frequenti nel 70% dei casi nella fase iniziale della malattia, provocando ostruzione nasale, sinusite e poliposi nasale. L'infezione del seno mascellare è stata osservata nel 62,5% dei pazienti.
Manifestazioni digestive
Il coinvolgimento del sistema digerente è comune nel 30-60% dei casi. I sintomi generalmente osservati sono dolore addominale e, in misura minore, nausea, vomito e diarrea.
Esami e diagnosi
I vari esami che seguiranno permetteranno di diagnosticare una SCS, ma generalmente l'associazione di un'asma, un significativo deterioramento del metabolismo generale e un'ipereosinofilia dovrebbe suggerire la diagnosi della sindrome.
Biologia
Gli esami del sangue mostreranno l' eosinofilia rivelando un numero anormalmente alto di eosinofili. In particolare, mostrerà un aumento del tasso di sedimentazione nell'80% dei pazienti. Potrebbe esserci un aumento delle IgG4 e degli anticorpi antineutrofili citoplasmatici (ANCA). Questi ultimi, rilevati dall'immunofluorescenza, sono tipicamente di localizzazione peri-nucleare e sono spesso indicativi di forme renali o polmonari. il livello di anticorpi anti-mieloperossidasi può essere aumentato.
La glomerulonefrite può essere rilevata dalla presenza di proteine o sangue nelle urine.
Anatomopatologia
Le biopsie possono essere prelevate dalla pelle, dai muscoli, dai reni o dai polmoni. L'osservazione al microscopio mostrerà la presenza di vasculiti sistemiche e / o eosinofili all'esterno dei vasi. Si può anche vedere infiammazione dei reni (glomerulonefrite).
Imaging
L'infiammazione può essere rilevata da una radiografia o TAC dei polmoni, rivelando la presenza di infiltrati polmonari e ispessimento della parete dei seni.
Una risonanza magnetica o un'ecocardiografia può completare la diagnosi per visualizzare il cuore e i vasi sanguigni.
Trattamento
Prima dell'introduzione di corticosteroidi e immunosoppressori, l'esito della sindrome era quasi sempre fatale. Durante il trattamento, il tasso di sopravvivenza supera i cinque anni nel 90%.
Corticosteroidi
Nella fase iniziale della malattia, i corticosteroidi , inclusi il prednisone e il prednisolone, sono molto efficaci, ma dovrebbero essere utilizzati durante le diverse fasi della malattia. Consentono infatti di controllare rapidamente la malattia grazie al loro effetto antinfiammatorio. Vengono somministrati principalmente per via endovenosa, la dose viene gradualmente ridotta fino al raggiungimento della remissione completa. Tuttavia, per stabilizzare l'asma è necessario un trattamento prolungato a piccole dosi.
Immunosoppressori
In alcuni pazienti, il trattamento con corticosteroidi non è sufficiente. In questi casi è necessaria l' assunzione di un immunosoppressore per rallentare l'attività del sistema immunitario. In primo luogo, la ciclofosfamide aiuta ad alleviare l'infiammazione all'inizio del trattamento. Quindi il metotrexato e l' azatioprina lo sostituiscono dopo 3-6 mesi per mantenere la remissione. Il rituximab sta diventando il trattamento dei riferimenti nelle forme resistenti ai corticosteroidi.
Prognosi
In trattamento, nel 90% dei casi, si ha una remissione completa della vasculite. La sopravvivenza a 10 anni è del 79,4%.
L'iniezione di corticosteroidi consente un rapido miglioramento delle condizioni generali del paziente e il dolore e l'intorpidimento dovuti al danno neurologico scompaiono gradualmente.
Rischi
Un quarto dei pazienti recidiva e le manifestazioni associate sono principalmente diverse e più gravi di quelle osservate inizialmente. Il rischio di ricaduta è leggermente più alto nelle forme ANCA positive.
Il trattamento con corticosteroidi dovrebbe durare uno o due anni affinché la remissione sia stabile, cosa da non trascurare sull'influenza dello stato psicologico del paziente. La loro somministrazione è responsabile di effetti indesiderati, come ipertensione, disturbi del sonno e dell'umore, disturbi ormonali, perdita di massa muscolare, osteoporosi (demineralizzazione delle ossa), disturbi digestivi, aumento di peso e aumento del rischio di infezione.
Gli immunosoppressori aumentano il rischio di infezione perché il livello dei globuli bianchi diminuisce. Sono stati osservati alcuni effetti collaterali come sanguinamento della vescica, perdita di capelli reversibile, nausea e scomparsa delle mestruazioni.
Note e riferimenti
- Merriam-Webster definizione dal Merriam-Webster dizionario , si accede 8 Gennaio 2009
- [1] , Respir, "Sindrome di Churg e Strauss"
- Vaglio A, Buzio C, Zwerina J, Granulomatosi eosinofila con poliangioite (Churg-Strauss): stato dell'arte , Allergy, 2013; 68: 261-273
- Gioffredi A, Maritati F, Oliva E, Buzio C, eosinofila granulomatosi di poliangite: una panoramica , frontale Immunol 2014; 5: 549-549
- "Sindrome di Churg e Strauss" su Orphanet .
- François Lhote, Pascal Cohen, Philippe Guilpain, Loïc Guillevin, "Churg and Strauss Syndrome" Revue du Praticien giugno 2008. [PDF]
- Choi YH, Im JG, Han BK, Kim JH, Lee KY, Myoung NH, Manifestazione toracica della sindrome di Churg-Strauss: reperti radiologici e clinici , Chest, 2000; 117: 117-124
- Sinico RA, Di Toma L, Maggiore U et al. Prevalenza e significato clinico degli anticorpi citoplasmatici antineutrofili nella sindrome di Churg-Strauss , Arthritis Rheum, 2005; 52: 2926-2935
- Choi HK, Liu S, Merkel PA, Colditz GA, Niles JL, Diagnostic performance of antineutrofil cytoplasmic antibody tests for idiopathic vasculitides: metaanalysis with a focus on antimyelopereroxidase anticorpi , J Rheumatol, 2001; 28: 1584-1590
- Pagnoux C, Guilpain P, Guillevin L, sindrome di Churg-Strauss , Curr Opin Rheumatol, 2007; 19: 25-32
- (in) Hellmich B, Gross WL, " Recenti progressi nella farmacoterapia della sindrome di Churg-Strauss " , Expert Opin Pharmacother , vol. 5, n o 1,2004, p. 25-35 ( PMID 14680433 , DOI 10.1517 / 14656566.5.1.25 )
- Sinico RA, Bottero P, Churg-Strauss angiitis , Best Pract Res Clin Rheumatol, 2009; 23: 355-366
- Mohammad AJ, Hot A, Arndt F et al. Rituximab per il trattamento della granulomatosi eosinofila con poliangioite (Churg-Strauss) , Ann Rheum Dis, 2016; 75: 396-401
- Comarmond C, Pagnoux C, Khellaf M et al. Granulomatosi eosinofila con poliangite (Churg-Strauss): caratteristiche cliniche e follow-up a lungo termine dei 383 pazienti arruolati nella coorte del French Vasculitis Study Group , Arthritis Rheum, 2013; 65: 270-281
link esterno
- Sito ufficiale dell'associazione francese dei pazienti affetti da vasculite
- " Portale delle malattie rare e dei farmaci orfani " , su Orphanet
- Sindrome di Churg-Strauss (CSS) - Granulomatosi eosinofila con poliangioite (EGPA) - Per la lingua francese, fare clic sul pulsante TRADUZIONE e poi sulla bandiera
- Protocollo nazionale di diagnosi e cura PNDS